Staw skokowy jest ważnym elementem funkcjonalnym w układzie kostno-stawowym. Łączy kości podudzia ze stopą. W dużej mierze jest narażony na silne przeciążenia związane m.in. z:
- chodzeniem,
- bieganiem,
- skakaniem.
Pod względem anatomicznym wyróżnia się staw skokowy:
- górny,
- dolny.
Pod względem biomechanicznym w stawie skokowym wyróżnia się ruchy:
- zgięcia grzbietowego (zdj. 1),
- zgięcia podeszwowego (zdj. 2),
- nawracania,
- inwersji (zgięcie podeszwowe + przywiedzenie + odwracanie) (zdj. 3),
- ewersji (zgięcie grzbietowe + odwodzenie + nawracanie) (zdj. 4).

Zakres ruchów jest w znacznym stopniu zależny od ćwiczenia ruchów stopy i od wieku. Z wiekiem ruchomość stopy bardzo się zmniejsza. U osoby dorosłej zgięcie grzbietowe wynosi przeciętnie 45°, zgięcie podeszwowe – 60°. Ruch zgięcia w całości wynosi więc ok. 100°, przy czym na zgięcie w stawie skokowym górnym przypada 40–50°, reszta – na staw skokowy dolny.
W prawidłowym położeniu stopy ruchy odwodzenia u dorosłego nieznacznie tylko przekraczają 30° w każdą stronę. Przy zgięciu grzbietowym zakres ruchów odwodzenia jest znacznie mniejszy niż przy zgięciu podeszwowym stopy, gdyż dochodzą ruchy boczne w stawie skokowym górnym. W położeniu tym bowiem – jak poprzednio wspominano – bloczek kości skokowej wyswobadza się z obustronnego ucisku kostek kości goleni, co umożliwia nieznaczne ruchy odwodzenia. Ruchy odwracania i nawracania wynoszą u dorosłego ok. 30° w każdą stronę. W ruchach tych staw skokowy górny nie bierze udziału, są one wykonywane wyłącznie w stawie skokowym dolnym. Zakres tych ruchów może być jednak dość znacznie zwiększony przez ruchy obrotowe w stawie poprzecznym stępu. Staw poprzeczny stępu zwiększa zakres ruchów supinacyjnych w tym stopniu, że brzeg przyśrodkowy stopy może ustawiać się pionowo nad brzegiem bocznym. Ruch pronacyjny nie osiąga tego zakresu [1].
Niestabilność stawu skokowego
Niestabilność stawu skokowego w dużej mierze zależy od:
- kondycji funkcjonalnej więzadeł takich jak:
- skokowo-strzałkowe przednie,
- skokowo-strzałkowe tylne,
- piętowo-strzałkowe,
- trójgraniaste;
- kondycji funkcjonalnej mięśni takich jak:
- brzuchaty łydki,
- płaszczkowaty,
- zginacz długi palucha,
- zginacz długi palców,
- piszczelowy tylny,
- strzałkowy długi,
- strzałkowy krótki,
- piszczelowy przedni.
Wszystkie mięśnie, które przebiegają do tyłu od poprzecznej osi stawu skokowego górnego, wykonują zgięcie podeszwowe, do przodu od niej – zgięcie grzbietowe. Mięśnie przebiegające przyśrodkowo od skośnej osi ruchu wykonują ruchy przywodzenia, przebiegające zaś po stronie bocznej – ruchy odwodzenia. Mięśnie przywodzące lub odwodzące są równocześnie mięśniami odwracającymi lub nawrotnymi. Obie ostatnie grupy antagonistyczne mają mniej więcej tę samą siłę, gdy tymczasem praca mięśni, które opuszczają wierzchołek stopy (zginaczy), jest przeszło czterokrotnie większa od pracy mięśni unoszących stopę (prostowników). Prostowniki nie biorą bowiem większego udziału w pracy chodzenia, poruszania się do przodu [1].
Diagnostyka i leczenie
W dzisiejszych czasach diagnostyka obrazowa i różnorodne testy funkcjonalne w omawianym schorzeniu odgrywają kluczową rolę. Lekarz ortopeda po wykonaniu badania może zlecić w zależności od zaawansowania schorzenia np.:
- RTG (zdj. 5),
- USG (zdj. 6),
- MRI.
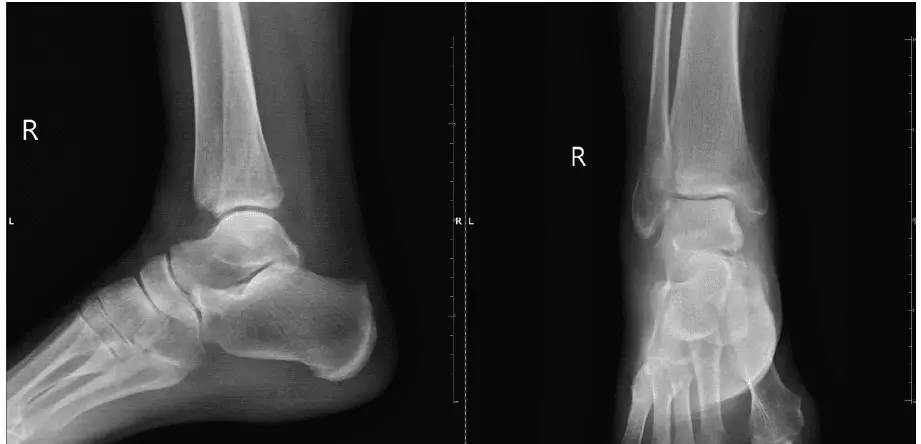
Zdj. 5. RTG stawu skokowego
Dla potwierdzenia diagnozy wskazane jest również wykonanie odpowiednich testów, takich jak:
- test szuflady stawu skokowego,
- próba Romberga.
Nieleczona lub leczona niewłaściwie niestabilność stawu skokowego w perspektywie czasu może doprowadzić do wielu nieprzewidzianych zaburzeń lub powikłań zdrowotnych. Zalicza się do nich przede wszystkim:
- chorobę zwyrodnieniową,
- ryzyko powstania kolejnych urazów, zwłaszcza skrętnych,
- uszkodzenia więzadeł,
- uszkodzenia mięśni,
- uszkodzenia ścięgien,
- uszkodzenia chrząstki stawowej,
- ryzyko powstania przeciążeń określonych struktur okołostawowych.

Po postawieniu odpowiedniej diagnozy lekarz ortopeda ustala indywidualny proces leczenia. Wyróżnia się leczenie:
- zachowawcze, czyli stosowanie różnego rodzaju zabiegów z zakresu:
- fizykoterapii,
- kinezyterapii,
- masażu;
- operacyjne, polegające na naprawie uszkodzonego więzadła.
Podstawowe wskazania do leczenia operacyjnego:
- całkowite przerwanie ciągłości (zerwanie) więzadła,
- częste skręcenia stawu skokowego,
- przewlekła niestabilność stawu z masywnymi zmianami zwyrodnieniowymi.
Formą wspomagającą każdy rodzaj leczenia jest kompleksowa farmakoterapia mająca na celu działanie:
- przeciwbólowe,
- przeciwzapalne,
- poprawiające krążenie,
- regeneracyjne.
Kompleksowa fizjoterapia w niestabilności stawu skokowego leczonego zachowawczo
Wielokierunkowe usprawnianie w omawianym schorzeniu powinno rozpocząć się bezpośrednio po postawieniu odpowiedniej diagnozy. Należy mieć na uwadze, iż fizjoterapii nie można odkładać w czasie, gdyż może to doprowadzić do wielu niepokojących powikłań. Postępowanie rehabilitacyjne podzielono na okresy:
- ostry,
- przewlekły (stabilny).
Okres ostry
Czas trwania: od dwóch do czterech tygodni (w dużej mierze jest to uzależnione od stopnia zaawansowania schorzenia).
Fizjoterapia w tym okresie powinna się odbywać co najmniej pięć razy w tygodniu. Podstawą usprawniania w tym etapie są zabiegi z szeroko pojętej fizykoterapii w połączeniu z delikatną kinezyterapią. Przed rozpoczęciem zabiegów fizykoterapeutycznych należy przeprowadzić wywiad z pacjentem na temat jego stanu zdrowia. Jest wiele przeciwwskazań medycznych do stosowania wyżej omawianych zabiegów. W tym okresie w zależności od wskazań lekarza rekomendowane jest stosowanie kul łokciowych lub stabilizatora.
Główne cele:
- zmniejszenie dolegliwości bólowych,
- zmniejszenie obrzęku,
- działanie przeciwzapalne,
- nauka prawidłowego i efektywnego napinania mięśni,
- działanie zmniejszające wylewy podskórne,
- działanie poprawiające trofikę skóry,
- działanie edukacyjne.
Fizykoterapia:
- pole magnetyczne (czas 20 min, zdj. 7),
- krioterapia miejscowa (czas 3 min),
- laseroterapia (czas 5 min, zdj. 8),
- jonoforeza (czas 20 min, zdj. 9),
- prądy TENS (czas 15–20 min),
- prądy interferencyjne (czas 15–20 min),
- hydroterapia.


Kinezyterapia:
- delikatne ćwiczenia bierne (czas 10 min, zdj. 10A–B, 11A–B),
- delikatne ćwiczenia czynno-bierne (czas 15 min),
- ćwiczenia izometryczne (czas 15 min).

Formą uzupełniającą mogą być:
- zimne okłady (cold pack),
- wcierki (z maści przeciwbólowej i przeciwzapalnej),
- masaż (mięśni otaczających staw),
- kinesiotaping.
Okres przewlekły (stabilny)
Czas trwania: od kilku do kilkunastu tygodni (w dużej mierze jest to uzależnione od poczynionych efektów).
Fizjoterapia w tym okresie powinna się odbywać co najmniej trzy razy w tygodniu (w cyklu poniedziałek–środa–piątek). Podstawą usprawniania w tym etapie są zabiegi z szeroko pojętej kinezyterapii. Formą wspomagającą mogą być zabiegi przeciwbólowe z zakresu fizykoterapii.
Główne cele:
- zachowanie odpowiedniego zakresu ruchu stawu,
- zapobieganie powstaniu zaników mięśniowych,
- wzmocnienie siły mięśniowej,
- wzmocnienie wytrzymałości mięśniowej,
- działanie poprawiające ogólną biomechanikę stawu,
- zapobieganie przykurczom mięśniowym,
- przywrócenie prawidłowych wzorców ruchowych,
- prawidłowe równomierne obciążanie kończyn,
- postępowanie profilaktyczne.
Kinezyterapia:
- ćwiczenia ogólnousprawniające (czas 20 min),
- mobilizacja (czas 5–10 min),
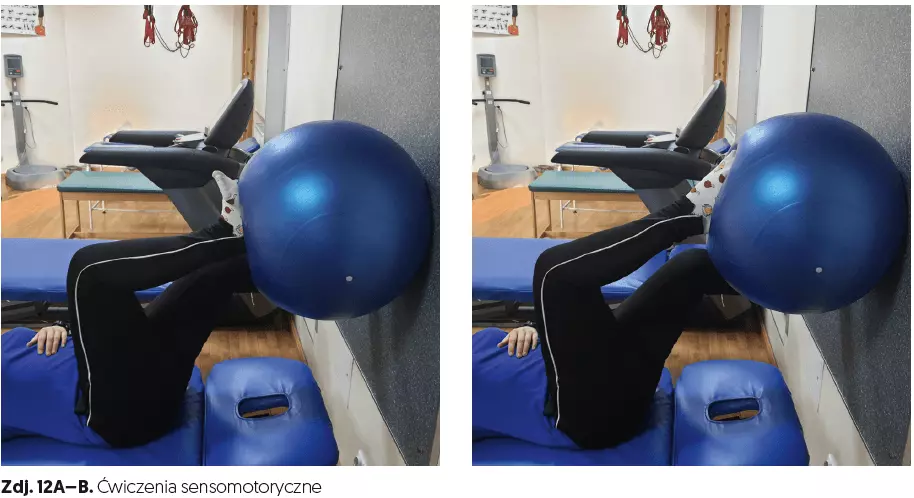
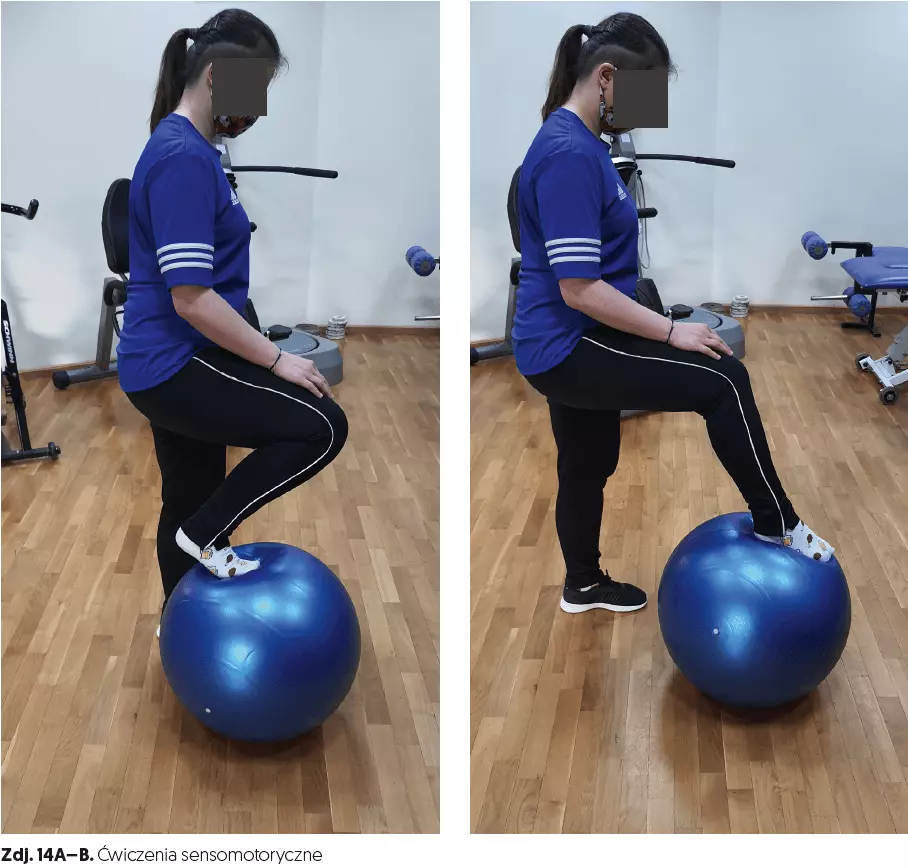
- ćwiczenia sensomotoryczne (czas 10 min, zdj. 12A–B, 13A–B, 14A–B, 15, 16, 17, 18A–B, 19, 20),

ćwiczenia z wykorzystaniem platformy dynamometrycznej (czas 15 min, zdj. 21A–B),
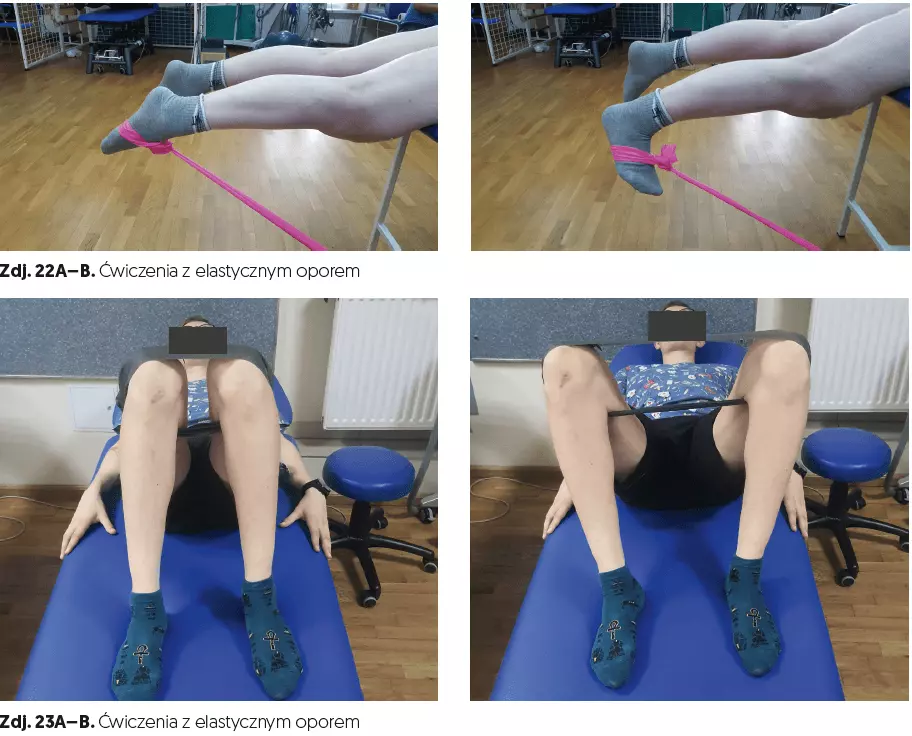
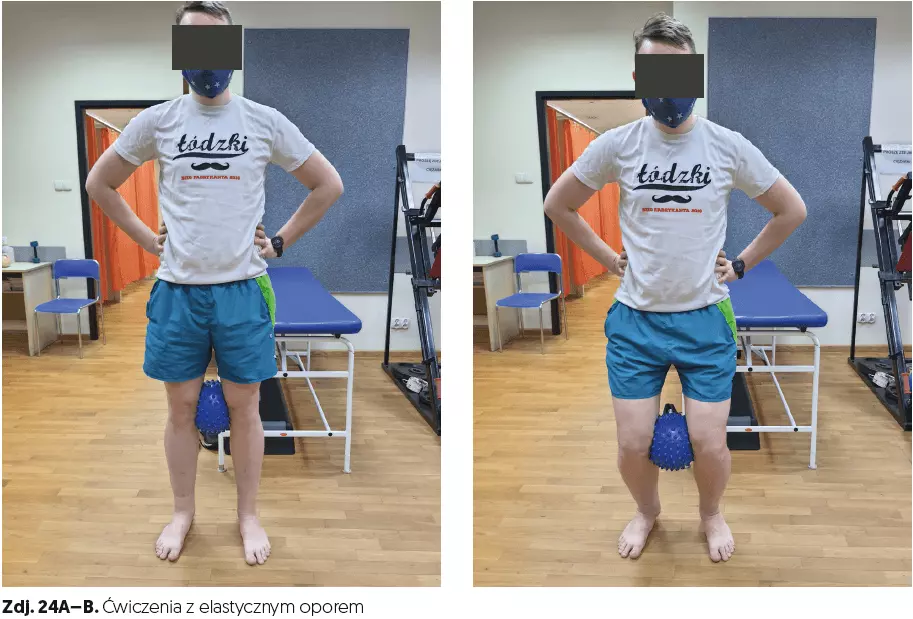
- ćwiczenia z elastycznym oporem (czas 10 min, zdj. 22A–B, 23A–B, 24A–B),
- ćwiczenia rozciągające (czas 5 min),
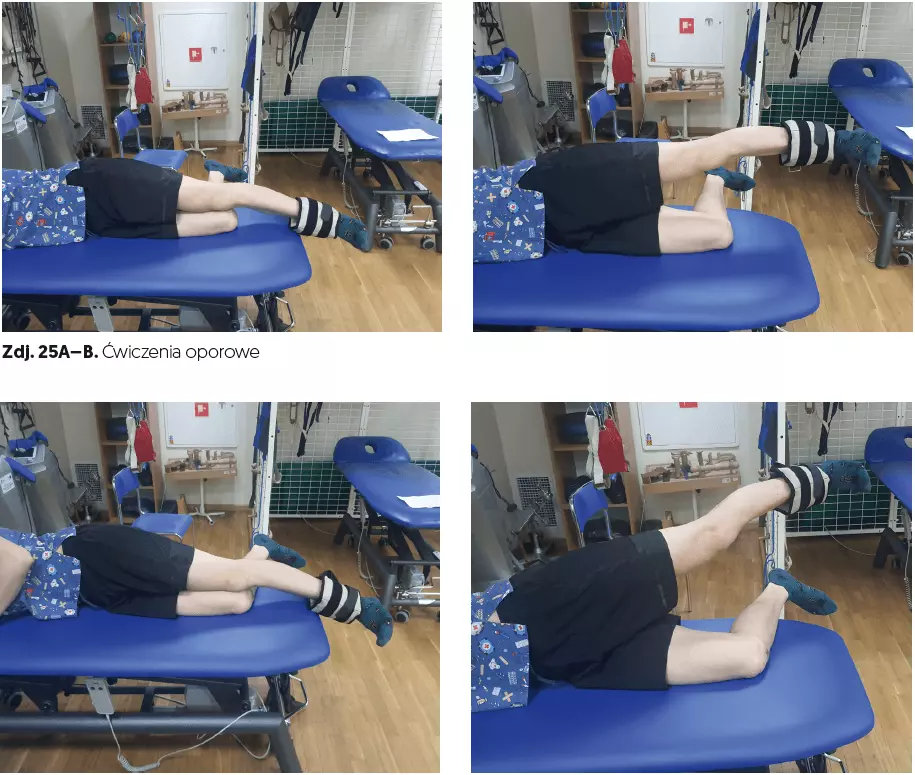
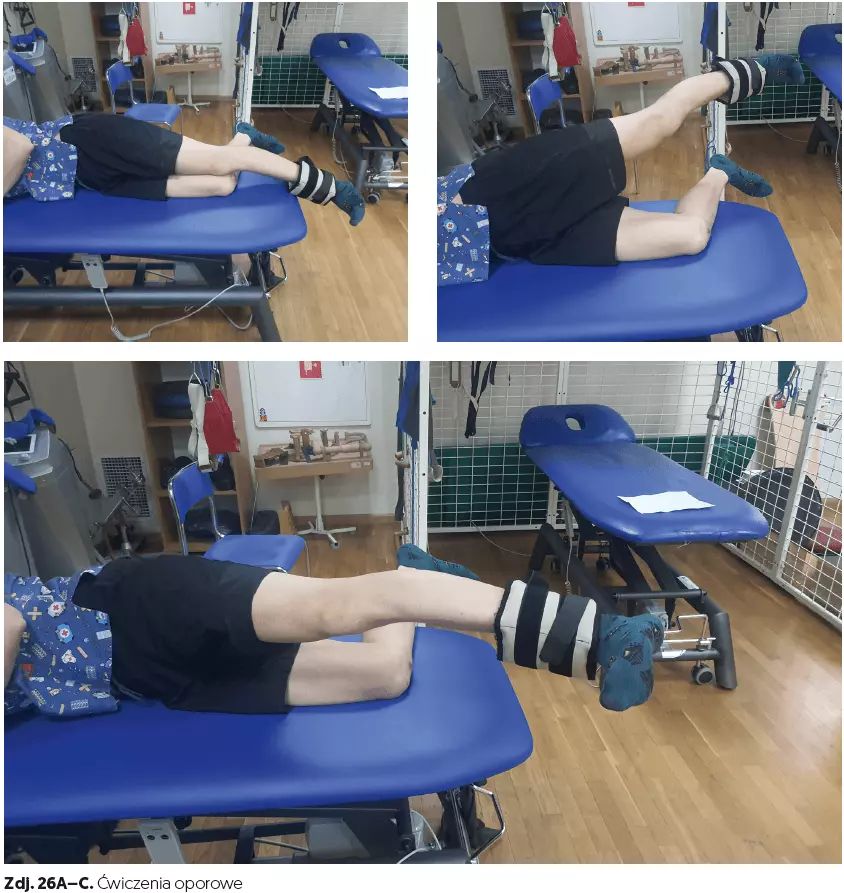
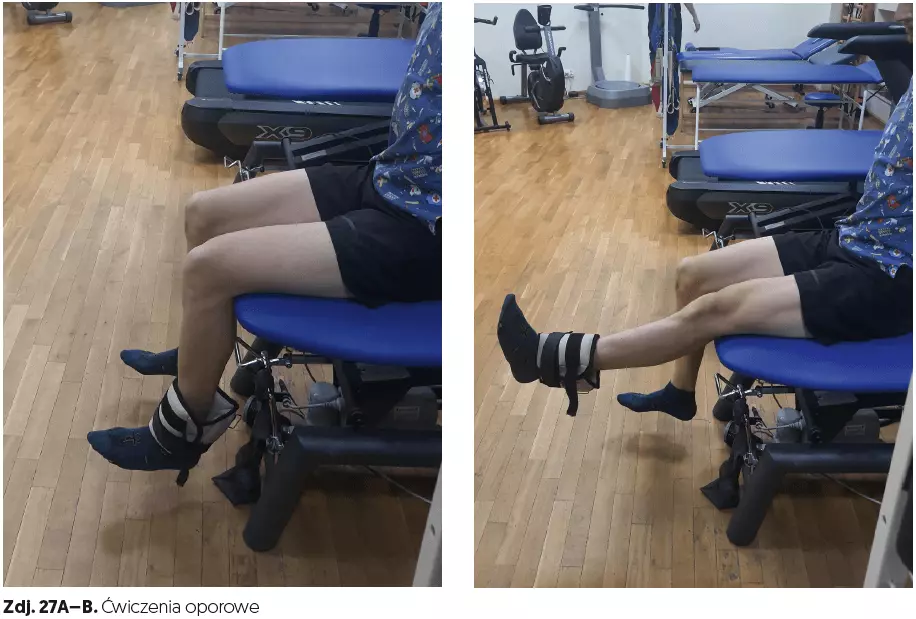
- ćwiczenia oporowe (czas 5–10 min, zdj. 25A–B, 26A–C, 27A–B),
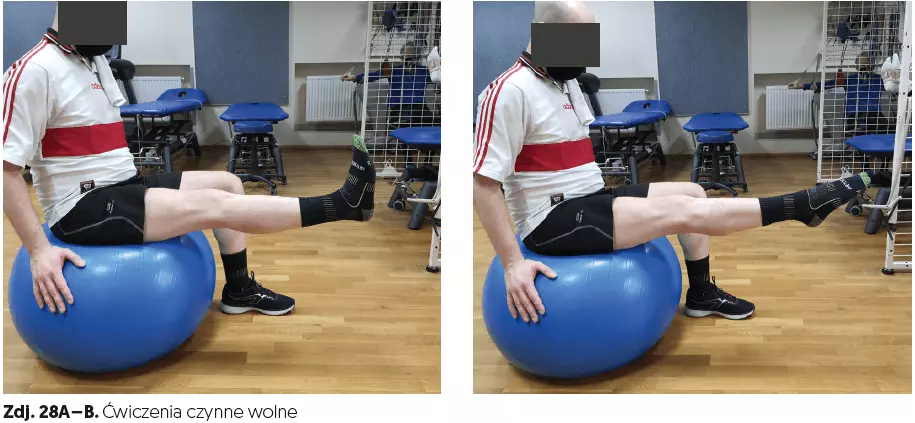
- ćwiczenia czynne wolne (czas 15–20 min, zdj. 28A–B),
- ćwiczenia przyrządowe (czas 10 min),
- indywidualna praca z pacjentem (czas 15 min).
Formami wspomagającymi omawiany etap mogą być:
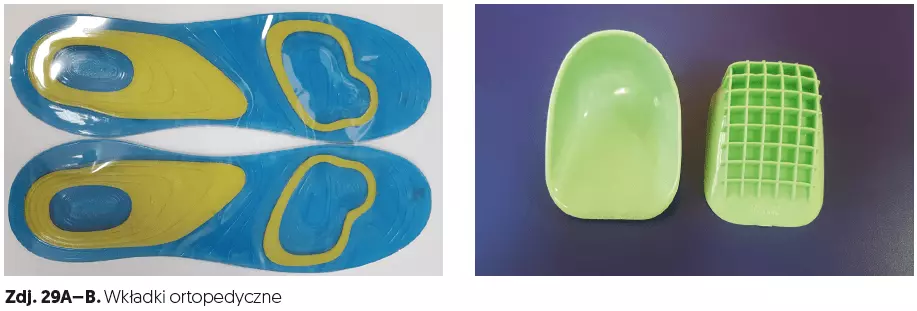
- wkładki ortopedyczne (zdj. 29A–B),
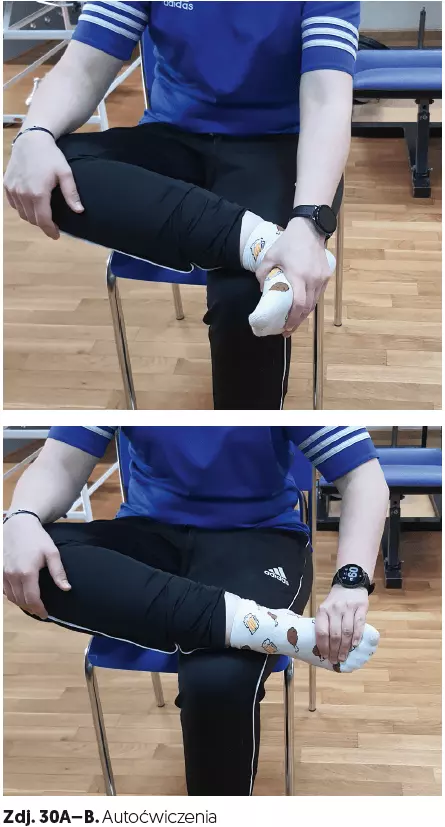
- autoćwiczenia (zdj. 30A–B).
Powyższa standaryzacja postępowania fizjoterapeutycznego jest tylko przykładowym modelem usprawniania w tego typu schorzeniu. Wiele zabiegów z zakresu fizykoterapii i kinezyterapii musi być indywidualnie dopasowanych do danego pacjenta. Liczbę powtórzeń określonego ćwiczenia i obciążenia należy dopasować do wydolności i możliwości pacjenta. W razie wystąpienia niepokojących objawów należy jak najszybciej skierować pacjenta na konsultację z lekarzem prowadzącym.
Profilaktyka
Profilaktyka odgrywa bardzo ważną rolę w życiu człowieka, szczególnie jeżeli chodzi o zdrowie. Wcześniej wykryte określone symptomy danego schorzenia w dużej mierze mogą uchronić przed pewnymi niepokojącymi objawami, w perspektywie czasu mogącymi prowadzić do kalectwa. Właściwa profilaktyka pierwotna w swoim założeniu ma nie dopuścić do wystąpienia określonej choroby lub ją opóźnić. W sytuacji gdy dane schorzenie wystąpi, wskazane jest zastosowanie profilaktyki wtórnej, której głównym zadaniem jest spowolnienie lub całkowita eliminacja procesu patologicznego prowadzącego w dużej mierze do kolejnych powtarzających się chorób lub odnowienia powstałego kiedyś urazu.
Aby zmniejszyć ryzyko wystąpienia omawianego schorzenia, istotna jest kompleksowa profilaktyka.
Wskazane jest:
- odpowiednie dobranie obuwia, zwłaszcza do aktywności ruchowej,
- przeprowadzenie odpowiedniej rozgrzewki przed podjęciem zajęć fizycznych,
- zadbanie o odpowiedni trening fizyczny, dostosowany do aktualnych możliwości,
- zadbanie o odpowiednią siłę mięśniową,
- zadbanie o odpowiednią wytrzymałość mięśniową,
- utrzymanie właściwej masy ciała,
- przestrzeganie właściwych stereotypów ruchowych,
- stosowanie ortezy (zwłaszcza przy zwiększonej aktywności ruchowej).
W nowoczesnej profilaktyce stosuje się również rozmaite preparaty mające na celu działanie regeneracyjne oraz odbudowujące. Zaleca się przyjmowanie doustne substancji zawierających glukozaminę. Glukozamina to organiczny związek chemiczny z grupy aminocukrów, pochodna glukozy. Przyjmowanie jej pod różną postacią może skutkować odbudową chrząstki stawowej, co jest szczególnie ważne przy przewlekłej niestabilności zwłaszcza stawu skokowego.
Podsumowanie
Staw skokowy podczas wytężonej pracy fizycznej jest narażony na rozmaite dolegliwości prowadzące do licznych schorzeń. Uszkodzenie poszczególnych elementów wewnątrzstawowych, a zwłaszcza więzadeł, zaburza prawidłową pracę biomechaniczną, co w perspektywie czasu przekłada się na niewłaściwe funkcjonowanie układu kostno-stawowego.
W przypadku licznych schorzeń stawu skokowego bardzo skuteczna jest kompleksowa fizjoterapia działająca przede wszystkim usprawniająco. Nie można też zapomnieć o profilaktyce, która wydatnie zmniejsza ryzyko ponownego wystąpienia schorzenia. A jak wiadomo, właściwie funkcjonujący staw, zwłaszcza narządu ruchu, wpływa korzystnie na prawidłowe wykonywanie większości czynności dnia codziennego.
PIŚMIENNICTWO
- Bochenek A., Reicher M. Anatomia człowieka. T. 1. PZWL. Warszawa 1990.