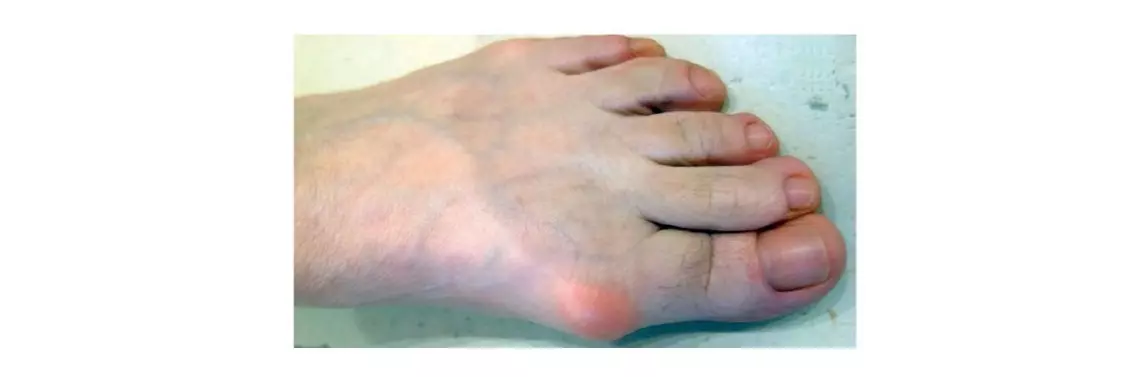
Paluch sztywny (hallux rigidus) (zdj. 1) to według definicji Światowej Organizacji Zdrowia (WHO) choroba zwyrodnieniowa stawu śródstopno-paliczkowego I (MTP I). Pod względem częstości występowania jest drugim po paluchu koślawym (hallux valgus) schorzeniem stawu śródstopno-paliczkowego. W początkowych stadiach choroby skuteczne jest leczenie nieoperacyjne, na które składają się rehabilitacja oraz leczenie farmakologiczne. W zaawansowanych postaciach konieczne jest leczenie operacyjne, w tym artrodeza (usztywnienie) stawu MTP I.
Wśród czynników powstawania palucha sztywnego wymienia się m.in.:
- uraz (pojedynczy lub sumujące się mikrourazy),
- przebyte operacje stawu MTP I,
- zaburzenia anatomiczne,
- choroby ogólnoustrojowe (na tle zapalnym),
- schorzenia miejscowe (np. jałową martwicę głowy pierwszej kości śródstopia).
Obraz kliniczny
Do objawów palucha sztywnego zalicza się:
- ból okolicy stawu MTP I – pojawiający się początkowo podczas aktywności wymagających znacznego zgięcia grzbietowego palucha, wraz z postępem choroby występujący podczas zgięcia podeszwowego palucha,
- ograniczenie zakresu ruchomości w stawie MTP I,
- w pierwszej kolejności zgięcia grzbietowego,
- powiększenie obrysu stawu MTP I na skutek tworzenia się osteofitów i zapalenia błony maziowej,
- chodzenie po zewnętrznej krawędzi stopy,
- trzeszczenia w stawie MTP I podczas ruchu.
Rozpoznawanie
Diagnostyka opiera się na wywiadzie i badaniu przedmiotowym. Celem ustalenia rozpoznania wskazane jest wykonanie zdjęć RTG w obciążeniu (pozycja stojąca) w projekcjach AP (zdj. 2), bocznej (zdj. 3) oraz skośnej (zdj. 4). Typowe zmiany w RTG to:
- osteofit po grzbietowej stronie głowy pierwszej kości śródstopia oraz na podstawie paliczka podstawnego palucha,
- zwężenie szpary stawowej,
- elewacja pierwszej kości śródstopia,
- zwyrodnienia stawu śródstopno-trzeszczkowego.


 ...
...Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- 10 wydań czasopisma "Praktyczna Fizjoterapia i Rehabilitacja"
- Nielimitowany dostęp do całego archiwum czasopisma
- ...i wiele więcej!

Nowoczesna wiedza, którą od razu wykorzystasz w pracy z pacjentem.
Specjalistyczne czasopismo dla fizjoterapeutów, łączące aktualną wiedzę naukową z codzienną praktyką kliniczną.