Różnorodne dysfunkcje związane z kręgosłupem dotyczą w dzisiejszej, wysoko rozwiniętej cywilizacji nie tylko osób starszych. Coraz częściej problem występuje również u ludzi młodych. W codziennym funkcjonowaniu bardzo ważną rolę odgrywa zdrowy, sprawny kręgosłup. Różnego rodzaju schorzenia omawianej struktury mogą w dużym stopniu prowadzić do wielu rozmaitych dysfunkcji, np. układu kostnego lub układu mięśniowego.
Przede wszystkim ciężka praca w niekomfortowych warunkach lub uprawianie różnorodnych sportów mogą powodować różnego rodzaju choroby kręgosłupa. Zalicza się do nich m.in.:
- chorobę zwyrodnieniową,
- przepukliny,
- osteopenię,
- osteoporozę,
- zesztywniające zapalenie stawów kręgosłupa.
Anatomia
Kręgosłup składa się z 33–34 nieparzystych kręgów, ułożonych jeden na drugim. W zależności od rozmieszczenia kręgi dzieli się na:
- siedem kręgów szyjnych,
- 12 kręgów piersiowych,
- pięć kręgów lędźwiowych,
- pięć kręgów krzyżowych,
- cztery–pięć kręgów guzicznych.
Kręgi szyjne, piersiowe i lędźwiowe tworzą ruchomą, przedkrzyżową część kręgosłupa i są nazywane kręgami prawdziwymi. Kręgi krzyżowe w okresie dojrzewania płciowego zrastają się w jednolitą całość, zwaną kością krzyżową. Kręgi guziczne, zwane także ogonowymi, u człowieka znajdują się w stanie szczątkowym i praktycznie nie mają większego znaczenia w mechanice kręgosłupa. Część krzyżowo-guziczną kręgosłupa tworzą kręgi rzekome [1].
Kręgosłup ma kształt dwóch trójkątów połączonych ze sobą podstawami. Górny trójkąt, znacznie dłuższy i wysmukły, jest utworzony przez część przedkrzyżową kręgosłupa i odznacza się dużą ruchomością. Część dolna, stanowiąca zaledwie jedną piątą długości pierwszej części, jest szeroka, masywna i szczytem zwrócona ku dołowi. Długość całego kręgosłupa dorosłego człowieka stanowi w przybliżeniu 40–45% długości ciała.
Wielkość kręgów wzrasta stopniowo od kręgu szczytowego do piątego kręgu lędźwiowego. Największy wymiar poprzeczny osiąga kręgosłup na wysokości drugiego–trzeciego segmentu kości krzyżowej, co jest spowodowane największym obciążeniem tego odcinka kręgosłupa.
Kręgosłup dorosłego osobnika nie jest prostym słupem, przejawia bowiem w płaszczyźnie pośrodkowej wężowate wygięcia. W odcinku szyjnym i lędźwiowym krzywizny te wypukłością są skierowane do przodu, natomiast w części piersiowej i krzyżowo-guzicznej są wypukłe ku tyłowi. Krzywizny piersiowa i krzyżowo-guziczna zaczynają się kształtować już w życiu płodowym. Krzywizna szyjna zaczyna powstawać ok. czwartego miesiąca życia, kiedy dziecko uczy się dźwigać głowę. Najpóźniej, bo w 10.–15. miesiącu życia, zapoczątkowuje się kształtowanie krzywizny lędźwiowej. Stanowi to następstwo przyjmowania przez dziecko pionowej postawy ciała.
Wężowato wygięty kształt kręgosłupa jest swoistą właściwością człowieka, związaną z jego wyprostowaną postawą ciała, dlatego brak go jeszcze u płodu i u noworodka [1].
Kręgosłup spełnia trzy główne zadania:
- służy jako narząd ochronny rdzenia,
- służy jako narząd podporowy ciała,
- służy jako narząd ruchu.
Ukryty w obszernym kanale kręgowym rdzeń jest dostatecznie chroniony przed wszelkiego rodzaju urazami. Ponadto duża sprężystość kręgosłupa zabezpiecza nie tylko rdzeń, ale także mózgowie przed szkodliwymi wstrząsami. Głównymi czynnikami amortyzującymi wstrząsy są krzywizny kręgosłupa oraz znaczna sprężystość krążków międzykręgowych człowieka.
W związku z pionową postawą kręgosłup stanowi oś tułowia i dźwiga całą górną część ciała. Najsłabszymi miejscami są zazwyczaj te okolice, w których część odznaczająca się większą ruchomością przechodzi w odcinek mniej ruchomy. Ruchomość poszczególnych kręgów w stosunku do siebie jest niewielka z uwagi na silny aparat więzadłowy, obecność wyrostków oraz połączeń trzonów kręgowych za pośrednictwem chrząstkozrostów. Mimo to nieznaczne ruchy 24 kręgów wolnych (prawdziwych), sumując się, dają wybitną ruchomość całego kręgosłupa przedkrzyżowego w przeciwieństwie do nieruchomej części krzyżowo-guzicznej.
Poszczególne odcinki kręgosłupa w niejednakowym stopniu uczestniczą w jego ruchach. Najmniej ruchoma jest część piersiowa ze względu na swą budowę (długie, dachówkowato zachodzące na siebie wyrostki kolczyste), jak również z powodu swego udziału w budowie klatki piersiowej (żebra i mostek działają hamująco na ruchy). Największe możliwości ruchowe posiada część szyjna – dzięki małym wymiarom trzonów i znacznej wysokości krążków międzykręgowych. Również w części lędźwiowej ruchomość jest dość znaczna.
Ruchy kręgosłupa są możliwe we wszystkich kierunkach. W płaszczyźnie strzałkowej odbywają się ruchy zginania do przodu i do tyłu, w płaszczyźnie czołowej –
ruchy zgięcia bocznego, w płaszczyźnie poprzecznej – ruchy obrotowe. W wyniku kombinacji wszystkich tych ruchów powstają ruchy okrężne, ruchy obwodzenia [1].
Mięśnie odgrywają bardzo ważne role związane przede wszystkim z określoną ruchomością poszczególnych odcinków kręgosłupa. Do mięśni posturalnych, nierozerwalnie związanych z właściwą czynnością kręgosłupa, zalicza się m.in.:
- na powierzchni tylnej ciała:
- mięśnie krótkie szyjno-czaszkowe,
- mięśnie dźwigacze łopatek,
- część górną mięśnia czworobocznego,
- część szyjną i lędźwiową mięśnia prostownika grzbietu,
- mięśnie czworoboczne lędźwi,
- mięśnie gruszkowate;
- na powierzchni przedniej ciała:
- mięśnie pochyłe,
- mięśnie piersiowe mniejsze,
- mięśnie piersiowe większe,
- mięśnie skośne brzucha,
- mięśnie biodrowo-lędźwiowe,
- mięśnie krótkie przywodziciele ud,
- mięśnie smukłe.
Do mięśni fazowych, nierozerwalnie związanych z właściwą czynnością kręgosłupa, zalicza się m.in.:
- mięsień piersiowy większy – część obojczykową,
- mięśnie zębate przednie,
- część dolną mięśnia czworobocznego,
- mięśnie równoległoboczne,
- część piersiową prostownika grzbietu,
- mięsień prosty brzucha,
- mięśnie pośladkowe średnie i wielkie.
Mięśnie grzbietu pod względem pochodzenia i rozmieszczenia dzielą się na mięśnie:
- powierzchowne – są to mięśnie płaskie, pokrywają mięśnie głębokie na całej powierzchni tułowia, a rozwojowo należą do mięśniówki brzusznej, o czym świadczy m.in. źródło ich unerwienia – są unerwione przez gałęzie brzuszne nerwów rdzeniowych. Czynnościowo należą do mięśni działających na kończynę górną i żebra,
- głębokie – stanowią właściwą mięśniówkę grzbietu, przebiegają podłużnie po obu stronach kręgosłupa, są unerwione przez gałęzie grzbietowe nerwów rdzeniowych. Czynnościowo należą do mięśni oddziałujących na kręgosłup [1].
Zesztywniające zapalenie stawów kręgosłupa
Zesztywniające zapalenie stawów kręgosłupa to przewlekły, postępujący (z okresami zaostrzeń) stan zapalny dotyczący całego kręgosłupa. Choroba rozwija się powoli i w perspektywie czasu doprowadza do usztywnienia oraz ograniczenia ruchomości kręgosłupa. Nieleczone schorzenie może zaatakować również np. stawy kolanowe. Choroba występuje częściej u płci męskiej i ma zazwyczaj cięższy przebieg.
Dokładna przyczyna ZZSK nie jest znana. Do systematycznego rozwoju choroby przyczyniają się z pewnością czynniki:
- genetyczne,
- immunologiczne,
- środowiskowe.
Omawiane schorzenie najczęściej objawia się m.in.:
- tępym bólem, np. odcinka lędźwiowego,
- sztywnością,
- ograniczeniem ruchomości,
- stanami podgorączkowymi,
- brakiem apetytu,
- obniżeniem masy ciała,
- ogólnym osłabieniem,
- spadkiem sprawności.
Przy wystąpieniu jednego z powyższych objawów należy jak najszybciej skontaktować się w pierwszej kolejności z lekarzem pierwszego kontaktu. Wypisze on skierowanie do reumatologa. Wczesne rozpoznanie choroby specjalista (reumatolog) postawi po przeprowadzonym wywiadzie oraz badaniu narządu ruchu.
W szczegółowym badaniu przedmiotowym stwierdza się zazwyczaj:
- zniesienie lordozy lędźwiowej,
- pogłębienie kifozy piersiowej,
- pogłębienie lordozy szyjnej,
- przemieszczenie stawów barkowych do przodu,
- zwiększoną tkliwość stawów krzyżowo-biodrowych.
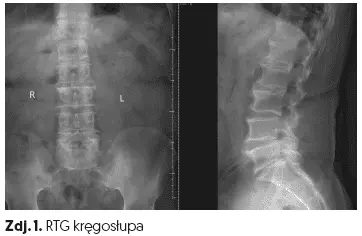
W zesztywniającym zapaleniu stawów kręgosłupa bardzo ważną rolę odgrywa kompleksowa diagnostyka. Zawiera ona badania obrazowe, np.:
- rentgen (zdj. 1),
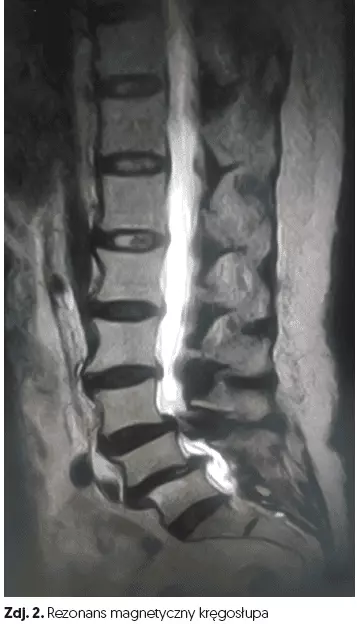
- rezonans magnetyczny (zdj. 2),
- ultrasonograf.
Dla szczegółowego zdiagnozowania omawianego schorzenia wykonuje się również badania laboratoryjne, takie jak:
- oznaczenie antygenu HLA B27,
- OB,
- CRP,
- morfologia.
Po postawieniu ostatecznej diagnozy należy jak najszybciej wprowadzić specjalistyczne leczenie. Obejmuje ono postępowanie:
- farmakologiczne:
- stosowanie leków przeciwbólowych,
- stosowanie leków przeciwzapalnych,
- stosowanie leków biologicznych,
- stosowanie iniekcji, np. sterydowych,
- stosowanie leków immunosupresyjnych;
- psychoterapeutyczne (w przypadku pojawienia się depresji);
- fizjoterapeutyczne:
- stosowanie zabiegów z zakresu fizykoterapii,
- stosowanie zabiegów z zakresu kinezyterapii,
- stosowanie masażu;
- chirurgiczne:
- wykonanie endoprotezoplastyki, np. stawu biodrowego,
- wykonanie operacyjnej korekcji deformacji, np. kręgosłupa.
Nieleczone zesztywniające zapalenie stawów kręgosłupa w perspektywie czasu może doprowadzić np. do:
- osteopenii,
- osteoporozy,
- złamań kręgosłupa,
- chorób gastrologicznych,
- chorób kardiologicznych, np. choroby niedokrwiennej serca,
- zaburzeń widzenia.
Kompleksowe postępowanie fizjoterapeutyczne w zesztywniającym zapaleniu stawów kręgosłupa
Fizjoterapia stosowana w zesztywniającym zapaleniu stawów kręgosłupa jest procesem długotrwałym, wymagającym kompleksowego podejścia. Ze względu na bardzo złożoną budowę anatomiczną kręgosłupa wymagana jest gruntowna wiedza z zakresu medycyny osoby prowadzącej proces usprawniania. Dobór celowanej fizjoterapii musi być indywidualnie dopasowany do każdego pacjenta. Każdy chory oprócz podstawowego schorzenia ma również inne schorzenia, np. kardiologiczne lub neurologiczne. Wprowadzenie kompleksowego usprawniania w żaden sposób nie może pogłębiać innych schorzeń. Intensywność rehabilitacji jest uzależniona od stopnia zaawansowania choroby. Zazwyczaj powinna być wykonywana systematycznie.
W tym konkretnym schorzeniu stosuje się zabiegi fizykoterapeutyczne oraz kinezyterapeutyczne połączone z masażem. W leczeniu kompleksowym należy wspomagać się również właściwą farmakoterapią. W perspektywie czasu wydatnie wspomaga ona proces fizjoterapeutyczny.
Proces usprawniania w zesztywniającym zapaleniu stawów kręgosłupa jest podzielony na dwa etapy:
- ostry,
- przewlekły.
I etap – ostry
Czas trwania: przeważnie kilkanaście tygodni (czas w dużej mierze jest uzależniony od stopnia występowania określonych objawów chorobowych).
W tym etapie usprawniania stosuje się przeważnie zabiegi z zakresu fizykoterapii mające za zadanie wyciszenie określonych objawów chorobowych. Należy je w odpowiedni sposób połączyć z celowaną farmakologią. W tym okresie należy je wykonywać systematycznie, najlepiej pięć razy w tygodniu. Podczas usprawniania trzeba zmniejszyć aktywność fizyczną.
Główne cele:
- działanie przeciwbólowe,
- działanie przeciwzapalne,
- działanie rozluźniające,
- zapobieganie przykurczom.
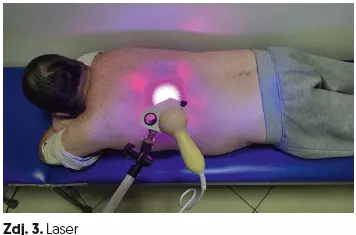
Fizykoterapia:
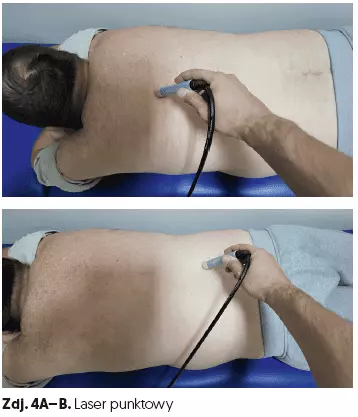
- laser (czas 5–7 min) (zdj. 3, 4A–B),
- pole magnetyczne (czas 20 min),
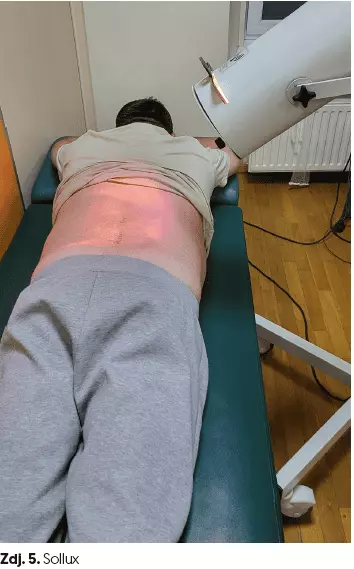
- sollux (czas 15 min) (zdj. 5),
- bioptron (czas 20 min),
- elektrostymulacja (czas 15 min),
- jonoforeza (z substancji przeciwbólowej; czas 15 min),
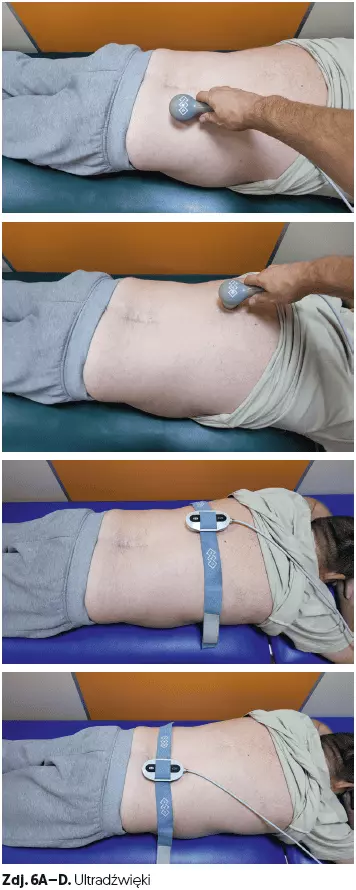
- ultradźwięki (czas 7 min) (zdj. 6A–D),
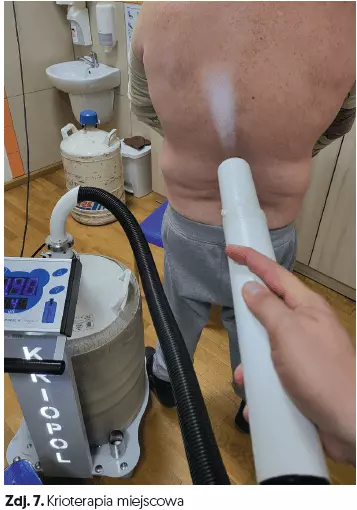
- krioterapia miejscowa (czas 3 min) (zdj. 7),
- prądy interferencyjne (czas 20 min),
- prądy TENS (czas 20 min).
Formą wspomagającą omawiany etap może być:
- zaopatrzenie ortopedyczne, np. pas lędźwiowy,
- kinesiotaping.
W trakcie I etapu wskazane jest stosowanie różnego rodzaju przeciwbólowych oraz przeciwzapalnych:
- maści,
- żeli,
- kremów.
II etap – przewlekły
Czas trwania: od kilkunastu tygodni do nawet kilku miesięcy (czas ten jest uzależniony od postępów rehabilitacji).
W tym etapie stosuje się zabiegi z zakresu zarówno kinezyterapii, jak i masażu. Powinny być one wykonywane przeważnie od dwóch do trzech razy w tygodniu. W tym okresie należy dostosować aktywność fizyczną do aktualnej sprawności funkcjonalnej. W tym etapie następuje stopniowa intensyfikacja procesu usprawniającego. W razie potrzeby należy stosować farmakoterapię.
Główne cele:
- działanie poprawiające ruchomość,
- działanie poprawiające sprawność,
- działanie wzmacniające siłę mięśniową,
- działanie wzmacniające wytrzymałość mięśniową,
- działanie poprawiające biomechanikę kręgosłupa,
- przywrócenie właściwych wzorców ruchowych,
- działanie edukacyjne,
- działanie profilaktyczne.
Kinezyterapia:
- ćwiczenia izometryczne (liczba powtórzeń: 10–15 razy, czas napięcia mięśnia: 5 s, czas rozluźnienia mięśnia: 5 s, czas 15 min),
- ćwiczenia rozluźniające (czas 5–7 min),
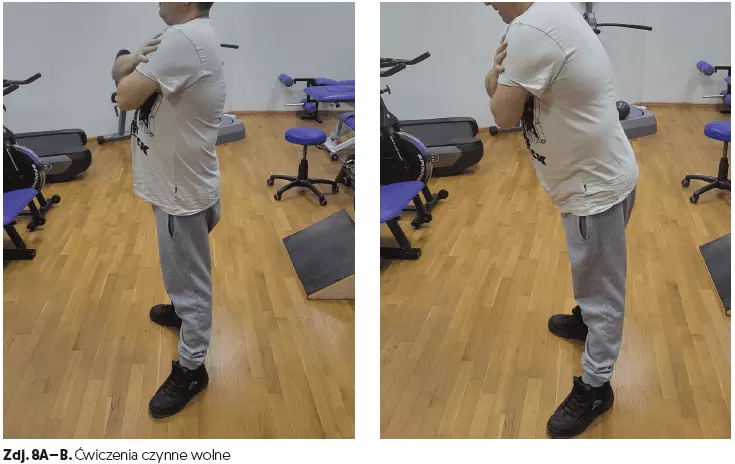
- ćwiczenia czynne wolne (czas 20–30 min) (zdj. 8A–B, 9A–C),

- ćwiczenia ogólnousprawniające (czas 15 min),
- ćwiczenia w odciążeniu (czas 15 min),
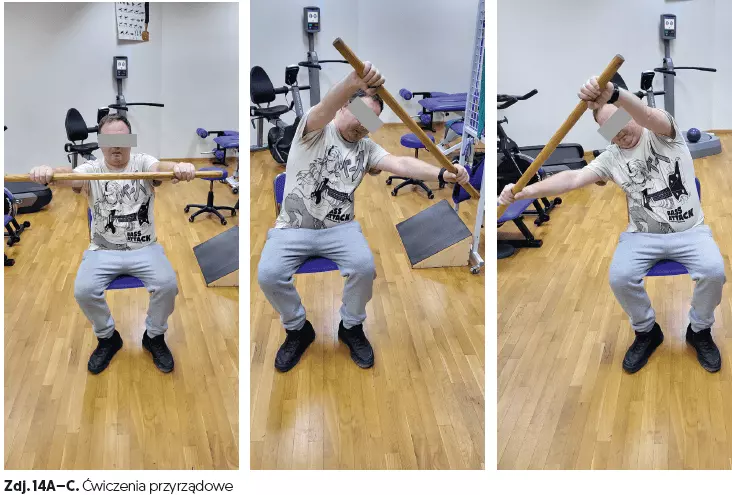
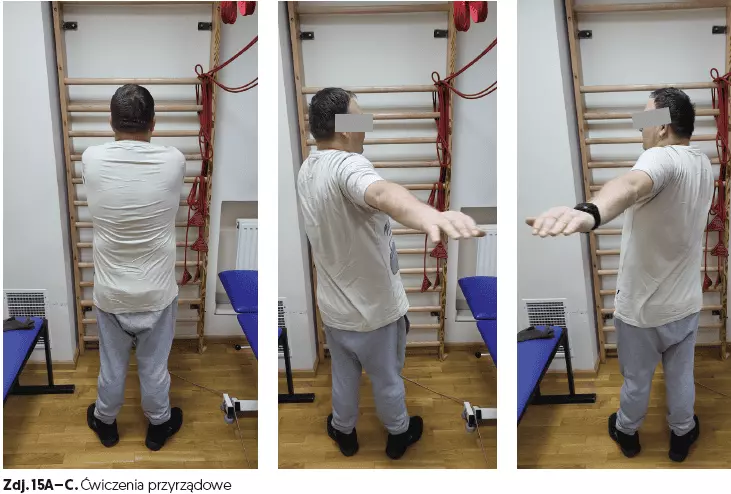
- ćwiczenia przyrządowe (czas 20 min) (zdj. 10A–B, 11A–C, 12A–C, 13A–C, 14A–C, 15A–C, 16A–B),





- ćwiczenia z elastycznym oporem (czas 10 min),
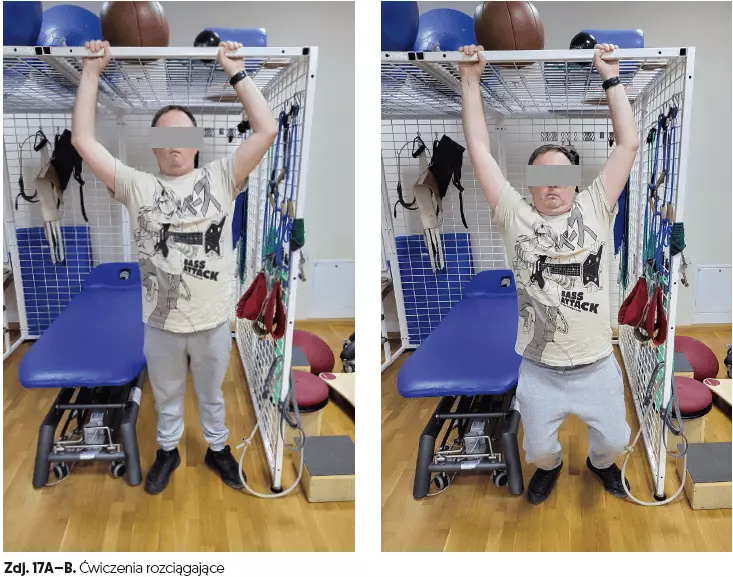
- ćwiczenia rozciągające (czas 5 min) (zdj. 17A–B),
- ćwiczenia sensomotoryczne (czas 15 min) (zdj. 18A–C, 19A–C),
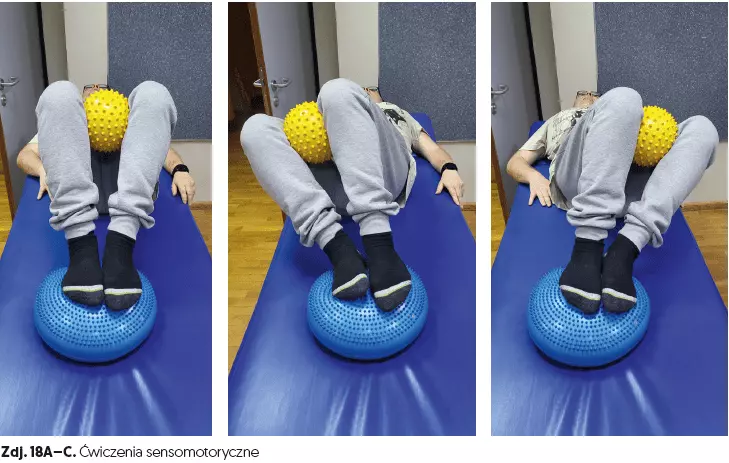
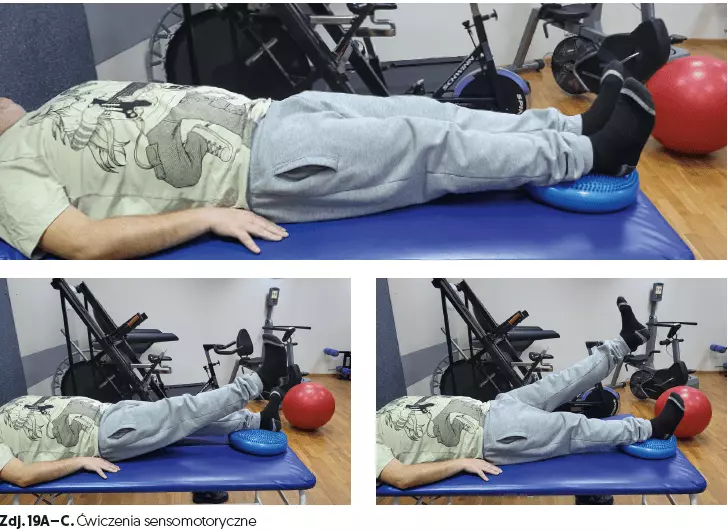
- indywidualna praca z pacjentem (czas 15–30 min),
- ćwiczenia przywracające właściwe wzorce ruchowe (czas 15–20 min).
Masaż:
- masaż klasyczny (czas 15 min),
- masaż relaksacyjny (czas 15 min),
- masaż segmentarny (czas 15 min).
Formą wspomagającą drugi etap może być:
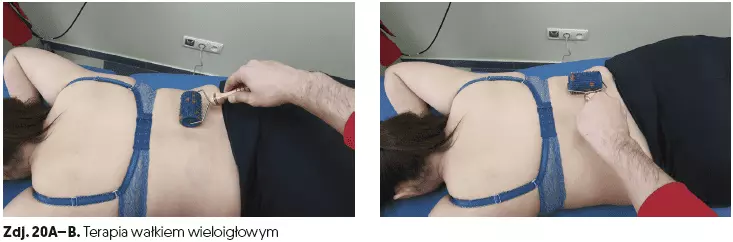
- terapia wałkiem wieloigłowym (czas 5–7 min) (zdj. 20A–B),
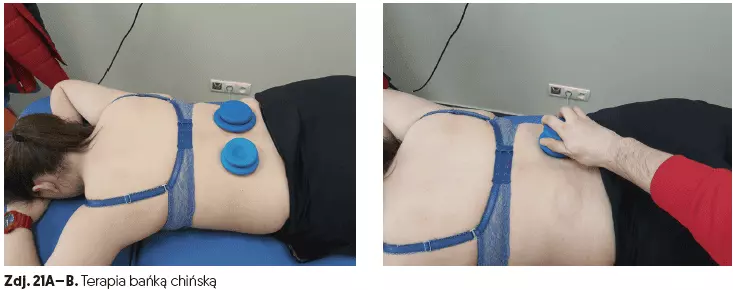
- terapia bańką chińską (czas 5 min) (zdj. 21A–B),
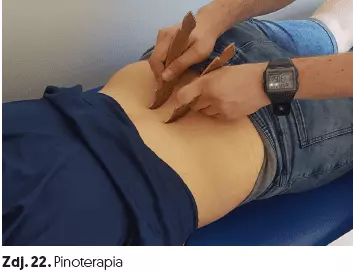
- pinoterapia (zdj. 22),
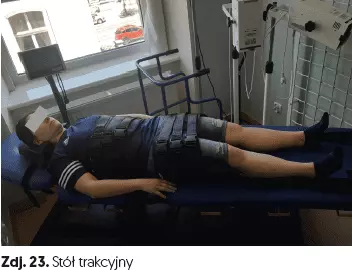
- stół trakcyjny (zdj. 23),
- ćwiczenia w wodzie (czas 45 min).
Należy mieć na uwadze, iż powyższy kompleksowy program postępowania fizjoterapeutycznego w zesztywniającym zapaleniu stawów kręgosłupa jest tylko przykładowy. Właściwe usprawnianie ustala się po szczegółowym przebadaniu pacjenta. Odpowiednie zabiegi z zakresu fizykoterapii i kinezyterapii ordynuje się w zależności od stanu ogólnego pacjenta.
Należy pamiętać, iż wprowadzenie zbyt szybkiej oraz agresywnej rehabilitacji w przypadku opisywanego schorzenia może doprowadzić do spotęgowania określonych objawów chorobowych i wpłynąć na złe samopoczucie. Bardzo istotne w tym względzie jest bieżące monitorowanie postępów terapeutycznych i odpowiednie dostosowywanie procesu usprawniającego. W razie wystąpienia niepokojących objawów, wydatnie pogarszających aktualny stan zdrowia, należy jak najszybciej przerwać proces usprawniania i bezzwłocznie skontaktować się z lekarzem.
Profilaktyka
W zesztywniającym zapaleniu stawów kręgosłupa kompleksowe postępowanie profilaktyczne odgrywa bardzo ważną rolę. Ma ono na celu w dużej mierze spowolnienie dalszego rozwoju choroby lub złagodzenie już występujących objawów. Aby uzyskać pozytywne efekty, należy stosować się do poniższych zaleceń:
- przestrzegać higienicznego trybu życia,
- utrzymać odpowiednią masę ciała,
- unikać niewłaściwych ruchów,
- unikać częstych przeciążeń,
- stosować właściwą ergonomię pracy,
- prowadzić systematyczną aktywność fizyczną,
- unikać sytuacji niebezpiecznych, np. wypadków komunikacyjnych.
Podsumowanie
Siedzący tryb życia oraz niewłaściwa aktywność fizyczna w dużym stopniu przyczyniają się do powstania wielu schorzeń, które w wydatny sposób utrudniają prawidłowe funkcjonowanie w codziennym życiu. Liczne dysfunkcje kręgosłupa, takie jak ZZSK, w dzisiejszych czasach występują coraz częściej. W dużym stopniu pogarszają one w znaczący sposób jakość życia i wpływają destrukcyjnie na wszelakie czynności dnia codziennego.
Kręgosłup ze względu na swoje umiejscowienie i skomplikowaną budowę anatomiczną jest narażony na liczne schorzenia. Omawianej w niniejszym artykule choroby w żadnym przypadku nie można bagatelizować. Po wystąpieniu pierwszych niepokojących objawów należy skontaktować się z lekarzem, który wprowadzi kompleksowe postępowanie medyczne. Ważna w tym względzie jest nowoczesna fizjoterapia, która w znacznym stopniu zmniejszy określone objawy. Sukces wprowadzonej terapii przynosi kompleksowa współpraca pomiędzy lekarzem, fizjoterapeutą oraz samym zainteresowanym.
Należy pamiętać, aby nie bagatelizować żadnych niepokojących sygnałów płynących ze strony organizmu, ponieważ może to doprowadzić w perspektywie czasu do wielu nieprzewidzianych powikłań powodujących np. kalectwo lub wydatną niepełnosprawność.
PIŚMIENNICTWO
- Ignasiak Z., Janusz A., Jarosińska A. Anatomia człowieka. T. 1. AWF Wrocław. Wrocław 2002.