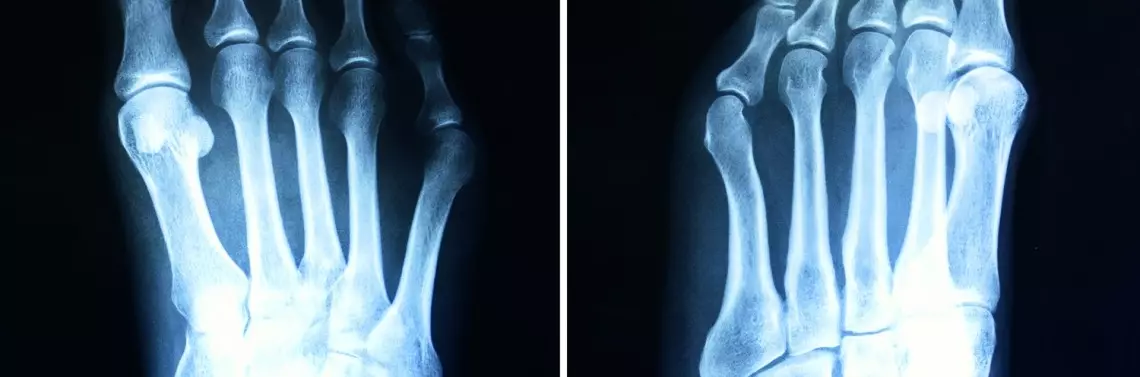
Haluks jest najczęściej występującą deformacją w obrębie stopy dotykającą 2–4% populacji. Znacznie częściej występuje u kobiet (7–9 razy częściej). Może mieć początek już w wieku młodzieńczym i występować obustronnie w różnym stopniu zaawansowania.
Obraz kliniczny
Na obraz kliniczny haluksa składają się:
- dolegliwości bólowe przyśrodkowej części stopy w okolicy I stawu śródstopno-paliczkowego,
- dolegliwości bólowe wywołane zniekształceniem pozostałych palców poprzez napierający paluch,
- tkliwość uciskowa,
- metatarsalgia (może, choć nie musi występować),
- młoteczkowe lub szponiaste ustawienie pozostałych palców,
- występowanie odcisków i modzeli,
- ograniczenie zgięcia grzbietowego palucha,
- sztywność poranna,
- podrażnienie nerwu skórnego grzbietowego przyśrodkowego (drętwienie, mrowienie, pieczenie grzbietowej części stopy),
- nieestetyczny wygląd,
- problemy z doborem obuwia,
- zmniejszenie aktywności fizycznej.
Etiologia
Najczęstszą przyczyną powstawania koślawości palucha jest zaburzenie ustawienia kończyny dolnej (np. koślawość kolan), co znacznie wpływa na nieprawidłowe obciążenie stopy. Analizując różne przypadki, można zauważyć, że zdecydowana większość pacjentów ma koślawość kolan. Skutkiem tego zburzenia jest obniżenie poprzecznego łuku stopy, co powoduje nadmierne obciążenie MTP I (jeden z trzech punktów podparcia stopy...
Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- 10 wydań czasopisma "Praktyczna Fizjoterapia i Rehabilitacja"
- Nielimitowany dostęp do całego archiwum czasopisma
- ...i wiele więcej!

Nowoczesna wiedza, którą od razu wykorzystasz w pracy z pacjentem.
Specjalistyczne czasopismo dla fizjoterapeutów, łączące aktualną wiedzę naukową z codzienną praktyką kliniczną.