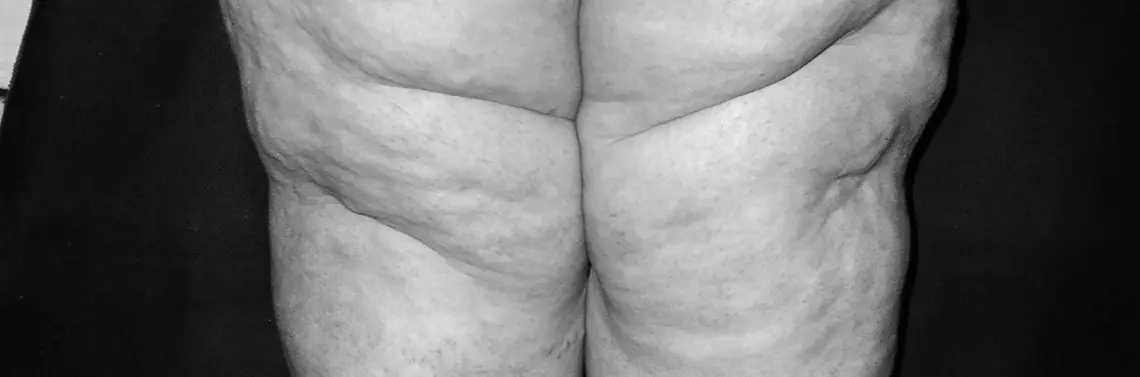
›Pierwszy opis obrzęku tłuszczowego opublikowali w 1940 r. Allen i Hines, którzy definiowali tę jednostkę chorobową jako patologiczne rozmieszczenie tkanki tłuszczowej w kończynach dolnych, z udziałem stóp, które dotyka kobiety, przybierając specyficzny kształt (Egyptian column) [1]. Wcześniej we Francji ok. 1923 r. opis choroby pod nazwą cellulit wprowadzili lekarze Alquiera i Paviota i charakteryzowali ją jako niezapalną, dystroficzną zmianę tkanki mezenchymalnej, spowodowaną przez zaburzenia gospodarki wodnej organizmu.
Rozpoznanie obrzęku, który de facto nim nie jest [7], kojarzono z otyłością, zwłaszcza prostą, będącą coraz poważniejszym problemem zdrowotnym współczesnego społeczeństwa. Mimo intensywnych badań udało się wykryć jedynie kilka genów odpowiedzialnych za ilość gromadzonej tkanki tłuszczowej oraz utrzymywanie homeostazy energetycznej organizmu. Istnieją rzadkie przypadki otyłości uwarunkowanej mutacjami w genach szlaku leptyna – melanokortyna, np. wrodzony niedobór leptyny, receptora leptyny lub proopiomelanokortyny. Najczęstszą przyczyną otyłości monogenowej jest mutacja w genie receptora melanokortyny, dziedziczona zazwyczaj w sposób autosomalny dominujący. Również defekty innych genów mogą spowodować wystąpienie otyłości, ale wówczas nie jest ona jedynym objawem fenotypowym. Opisano ponad 30 zespołów genetycznych, w których nadmiarowi tkanki tłuszczowej towarzyszą specyficzne cechy dysmorfii, wady wrodzone lub upośledzenie umysłowe [37]. Strategie terapeutyczne dostępne w leczeniu obrzęku tłuszczowego obejmują wiele grup medycznych – od masażystów, poprzez kosmetologów, fizjoterapeutów, dietetyków, do dermatologów, chirurgów, flebologów czy też endokrynologów. Tkanka tłuszczowa w przebiegu obrzęku tłuszczowego może charakteryzować się odmienną reakcją biochemiczną i fizjologiczną na działanie różnorodnych bodźców. Wiedza w tym zakresie nadal wiąże się z różnymi mitami i stereotypami, przez co pacjenci narażeni bywają na niepowodzenia terapeutyczne [16].
Budowa i fizjologia tkanki tłuszczowej
Zrozumienie mechanizmów charakteryzujących i różnicujących tkankę tłuszczową w różnych okolicach ciała staje się coraz ważniejszą częścią badań [11, 16]. Podstawową masę tkanki tłuszczowej stanowią adipocyty, które są rozproszone w obszarze „siatki” zbudowanej przez włókna kolagenowe. Oprócz adipocytów w tkance tłuszczowej znajdują się komórki macierzyste, zwane komórkami SVF (stromal vascular fraction) oraz preadipocyty, fibroblasty, leukocyty, makrofagi i komórki endotelialne. Całkowita liczba adipocytów jest indywidualna i zdeterminowana w dzieciństwie, a potem również w dorosłości, jednak 10% całkowitej liczby adipocytów jest odnawianych co roku w każdym wieku. Wszystkie rodzaje komórek odgrywają istotną rolę w fizjologii i patofizjologii tkanki tłuszczowej. Zalążkiem adipogenezy są niezróżnicowane komórki macierzyste, które są obecne również w tkance mięśniowej, kostnej i we krwi [36].
Ze względu na to, że komórki macierzyste mają właściwości multipotencjalne, mogą ulegać przemianom w kierunku tkanek mezenchymalnych (tłuszczowej, kostnej, chrzęstnej i mięśniowej), mogą się też różnicować w kierunku śródbłonka i linii glejowej. Komórki SVF w tkance tłuszczowej wydzielają również cytokiny o właściwościach hematopoetycznych i prozapalnych [17].
Tkankę tłuszczową najczęściej dzieli się na dwa podtypy – białą i brunatną. Białe adipocyty [osiągają średnicę 100–200 µm, 95% objętości stanowią trójglicerydy (TG)] są odpowiedzialne za magazynowanie nadmiaru energii w postaci lipidów i odgrywają rolę buforową w stosunku do kwasów tłuszczowych. Lipidy w obrębie białej tkanki tłuszczowej zorganizowane są w postaci jednej, dużej kropli, której rozmiar przekracza 50 μm. Komórki te są sferyczne, co umożliwia ekspansję maksymalnej objętości w obrębie minimalnej przestrzeni. Jądro komórkowe jest skompresowane po jednej stronie ze względu na dużą zawartość lipidów. Adipocyty brunatne (wielkości 20–40 μm) wykorzystują nagromadzone lipidy z pożywienia i utylizując je, wytwarzają energię, która może być uwolniona z komórki w postaci ciepła. Lipidy w obrębie adipocytów brązowych zorganizowane są w postaci licznych, ale mniejszych, jednokomorowych kropli. Zawierają one większą liczbę mitochondriów upakowanych w postaci grzebieni...
Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- 10 wydań czasopisma "Praktyczna Fizjoterapia i Rehabilitacja"
- Nielimitowany dostęp do całego archiwum czasopisma
- ...i wiele więcej!

Nowoczesna wiedza, którą od razu wykorzystasz w pracy z pacjentem.
Specjalistyczne czasopismo dla fizjoterapeutów, łączące aktualną wiedzę naukową z codzienną praktyką kliniczną.