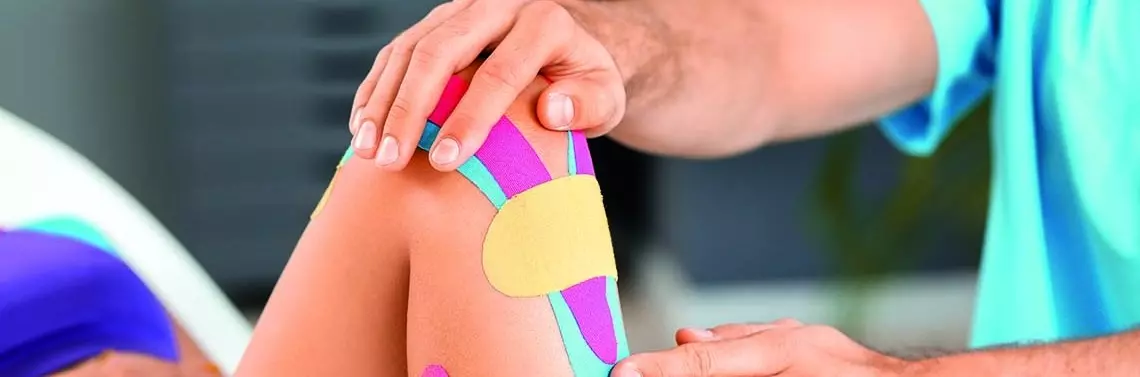
Przyparcie rzepki jako chroniczne adaptacyjne przystosowanie stawu rzepkowo-udowego może występować w szerokim zakresie wiekowym. Ból towarzyszący tej chorobie może występować z kilku stron stawu rzepkowo-udowego, najczęściej jednak dotyczy strony bocznej. Źródło objawów bólowych omawianego stawu pochodzi z nieprawidłowego ustawienia rzepki, tkanek miękkich otaczających staw kolanowy, statycznych i/lub dynamicznych stabilizatorów stawu oraz wzmożonego i nadmiernego obciążania stawu będącego wynikiem uprawiania różnych dyscyplin sportowych. Symptomy nasilają się podczas wchodzenia po schodach lub w trakcie długotrwałego siedzenia ze zgiętymi nogami w kolanach. Dodatkowo pacjenci mogą odczuwać trzeszczenia w stawie z niewielkimi obrzękami. W wywiadzie obecne są epizody „uciekania kolana” lub „poddawania/uginania się kolana”, które należy rozróżniać z problemami więzadłowymi kolana. Rzadko zdarzają się odczucia tzw. „blokowania” kolana, zwłaszcza u osób o słabej stabilizacji rzepkowej podczas zgięcia kolana. Podczas interwencji chirurgicznej, ucisku lub w wyniku bezpośredniego urazu, szpotawienia kolana, lub niestabilności kolana do struktur dających dolegliwości bólowe przedniego przedziału może się dołączyć nerw podkolanowy (nervus saphenus). Jest to najdłuższy czuciowy nerw odchodzący od nerwu udowego, biegnący po przyśrodkowej stronie kolana, oddający gałązki nerwowe unerwiające czuciowo stronę przednio-przyśrodkową piszczeli. To właśnie te odgałęzienia w przypadku ich zapalenia lub częściowego uszkodzenia mogą dawać neurologiczno pochodne bóle stawu kolanowego.
Troczki znajdujące się w okolicy stawu kolanowego tworzą struktury o kształcie skrzydeł utworzone przez włókna kolagenowe oddawane przez leżące wokół kolana tkanki miękkie. Troczki kolana ze względu na położenie względem rzepki możemy podzielić na boczne i przyśrodkowe. Dzięki ich obecności rzepka łączy się z wieloma sąsiadującymi strukturami, między innymi z kością udową, łąkotkami i piszczelą. Boczny troczek jest najgrubszy i najsilniejszy. Zbudowany jest z tkanki łącznej podzielonej na dwie warstwy, głęboką i powierzchowną. Głęboka warstwa łączy rzepkę z mięśniem obszernym bocznym (VL) oraz pasmem biodrowo-piszczelowym (ITB). Powierzchowna warstwa składa się z więzadła rzepkowo-udowego bocznego, głębokich włókien pasma biodrowo-piszczelowego i więzadła rzepkowo-piszczelowego bocznego. Ze względu na głębokie umiejscowienie części włókien tego troczka można przypuszczać, że włókna łączą się z dystalną częścią ścięgna długiej głowy mięśnia dwugłowego uda, tworząc ścięgno mieszane. To powiązanie może tłumaczyć, dlaczego adaptacyjnie skrócone mięśnie kulszowo-goleniowe mogą prowadzić do problemów bólowych przedniego przedziału kolanowego. Skrócenie troczka bocznego jest najczęściej obserwowanym objawem podczas dolegliwości bólowych ze strony stawu rzepkowo-udowego.
Ma on duże znaczenie podczas chirurgicznego leczenia dolegliwości ze strony stawu rzepkowo-udowego. Troczek przyśrodkowy jest o wiele cieńszy i słabszy niż troczek boczny. Nie jest więc wystarczają...
Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- 10 wydań czasopisma "Praktyczna Fizjoterapia i Rehabilitacja"
- Nielimitowany dostęp do całego archiwum czasopisma
- ...i wiele więcej!

Nowoczesna wiedza, którą od razu wykorzystasz w pracy z pacjentem.
Specjalistyczne czasopismo dla fizjoterapeutów, łączące aktualną wiedzę naukową z codzienną praktyką kliniczną.