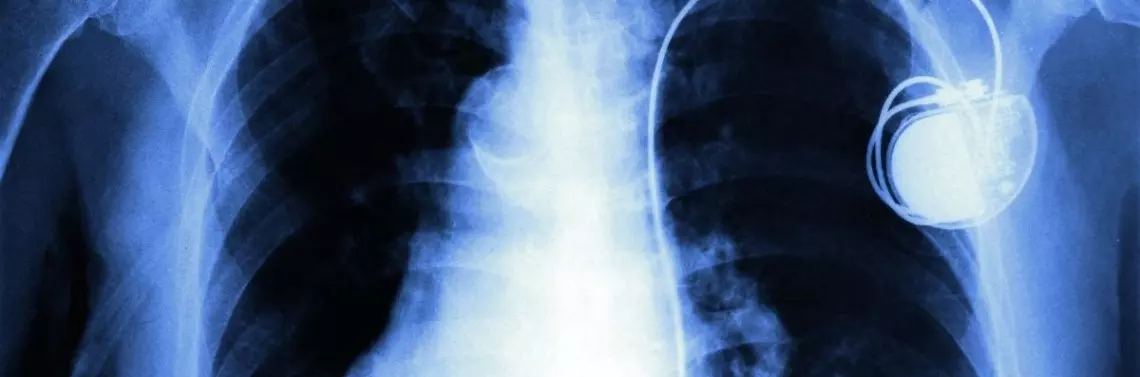
Stymulatory z punktu widzenia lekarza
Cardiac pacing
Układ stymulujący jest złożony z generatora impulsów oraz z jednej lub więcej elektrod. Elektrody umiejscowione są w jamach serca (prawy przedsionek, prawa komora) lub układzie żylnym serca (żyły uchodzące do zatoki wieńcowej). Impuls elektryczny dostarczany przez stymulator rozprzestrzenia się za pomocą elektrod i powoduje skurcz przedsionków i komór, dzięki czemu serce może pracować z odpowiednią częstotliwością. Stymulatory implantuje się pacjentom z objawową bradykardią, tzn. z omdleniami, zawrotami głowy, mroczkami przed oczami w przebiegu zaburzeń rytmu i przewodzenia lub pacjentom z niewydolnością serca i blokiem lewej odnogi pęczka Hisa (tzw. stymulacja resynchronizująca). Najczęstsze schorzenia, które wymagają stymulacji serca, to choroba węzła zatokowego, napadowe lub utrwalone bloki przedsionkowo-komorowe. Wskazania do tego typu zabiegów są ustalone i zebrane w wytycznych Europejskiego Towarzystwa Kardiologicznego (European Society of Cardiology – ESC) dotyczących stymulacji serca. Ostatnia wersja tego dokumentu została opublikowana w sierpniu 2013 r. Zaktualizowano w nim sposoby postępowania w zakresie tej metody leczenia schorzeń serca. Pierwszy zabieg implantacji rozrusznika wykonano w Szwecji w 1958 r., w Polsce – w 1963 r. W 2012 r. w Polsce wszczepiono ok. 30 000 stymulatorów serca.
Obecnie na rynku dostępnych jest kilka typów rozruszników serca. Stymulatory oznakowane są międzynarodowym kodem literowym – pierwsza litera kodu oznacza miejsce stymulacji, druga miejsce odczytywania potencjałów, trzecia sposób odpowiedzi stymulatora (hamowanie, wyzwalanie), czwarta możliwość adaptacji częstotliwości stymulacji do wysi...
Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- 10 wydań czasopisma "Praktyczna Fizjoterapia i Rehabilitacja"
- Nielimitowany dostęp do całego archiwum czasopisma
- ...i wiele więcej!

Nowoczesna wiedza, którą od razu wykorzystasz w pracy z pacjentem.
Specjalistyczne czasopismo dla fizjoterapeutów, łączące aktualną wiedzę naukową z codzienną praktyką kliniczną.