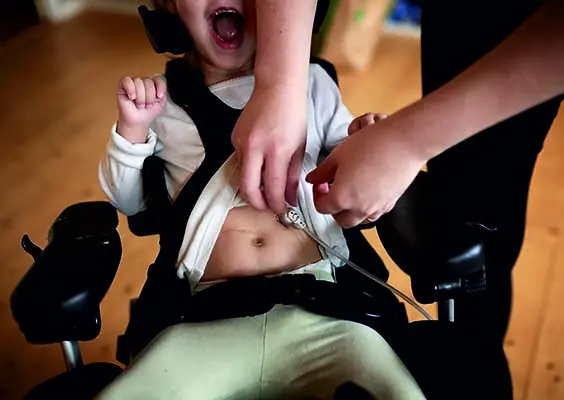
Obecnie sytuacja się zmieniła i wiadomo, że uszkodzenia struktur wewnątrzstawowych w obrębie kolan występują u dzieci dość często, szczególnie w wieku wzrastania, między 11. a 17. rokiem życia. Podczas uprawiania różnych dyscyplin sportowych, najczęściej podczas jazdy na nartach, grania w piłkę nożną czy koszykówkę, jak również podczas lekcji wychowania fizycznego w szkole, stawy dziecka, a zwłaszcza stawy kolanowe, narażone są na bezpośrednie urazy. Mówimy o wszelkiego rodzaju uderzeniach, kopnięciach oraz urazach skrętnych. Takim urazom w stawie kolanowym może towarzyszyć uczucie tzw. chrupnięcia czy przeskoku w stawie, czego bezpośrednim efektem może być krwiak w obrębie kolana, czyli najbardziej widoczny symptom wewnątrzstawowego uszkodzenia. Istnieje jednak zasadnicza różnica między dorosłą osobą a dzieckiem. Chodzi o obecność chrząstki wzrostowej (growth plate), z uwagi na którą przy zerwaniu ACL u dziecka, dotychczasowo tradycyjnym podejściem było leczenie zachowawcze, nieoperacyjne. Rekonstrukcję więzadła ACL można wykonać podczas zabiegu operacyjnego przy wykorzystaniu odpowiedniej techniki stosowanej u dzieci. To jednak zabieg wymagający dużego doświadczenia i wiedzy ze strony lekarza wykonującego zabieg, z uwagi na ryzyko uszkodzenia chrząstki wzrostowej, czyli istotnego elementu w kościach dziecka, biorącego udział w procesie wzrastania. Jeżeli dziecko nie uprawia sportu wyczynowego czy kontaktowego jak piłka nożna, ręczna lub koszykówka, można poczekać z operacją. Natomiast, jeśli znów zdarzy się, że dziecko skręci to samo kolano, kolejnym krokiem będzie leczenie operacyjne. Aby zrekonstruować ACL, trzeba wywiercić tunele w kości piszczelowej i udowej. Tu pojawia się problem, właśnie w obecności chrząstki wzrostowej. Owe tunele przechodzą przez chrząstkę wzrostową i jeżeli ulegnie uszkodzeniu, to konsekwencje mogą być bardzo poważne. Może bowiem dojść do skrócenia jednej kończyny lub do zmiany kąta ustawienia kolana i w konsekwencji całej stopy. Przywrócenie pełnej sprawności w stawie kolanowym jest procesem długim oraz kilku etapowym, a bardzo ważnym elementem leczenia jest rehabilitacja, która powinna zacząć się jeszcze przed planowaną rekonstrukcją więzadła. To proces niezbędny, w celu wzmocnienia siły mięśniowej i uzyskania lepszej ruchomości kolana oraz przyspieszenia procesów gojenia się rany. Dzięki temu rehabilitacja po zabiegu przebiega wówczas znacznie sprawniej.
Diagnostyka
Rozpoznanie uszkodzeń, do jakich doszło wewnątrz stawu kolanowego wskutek urazu, nie jest łatwe i powinno być przeprowadzone przez doświadczonego w urazach kolana chirurga ortopedę. Na podstawie wywiadu z chorym i badania ortopedycznego uszkodzonego kolana, ortopeda ustala wstępne rozpoznanie i zleca badania obrazowe konieczne do postawienia diagnozy. Najpopularniejsze badanie obrazowe to RTG (zdjęcie rentgenowskie, rentgenogram, potocznie rentgen, przeświet...
Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- 10 wydań czasopisma "Praktyczna Fizjoterapia i Rehabilitacja"
- Nielimitowany dostęp do całego archiwum czasopisma
- ...i wiele więcej!

Nowoczesna wiedza, którą od razu wykorzystasz w pracy z pacjentem.
Specjalistyczne czasopismo dla fizjoterapeutów, łączące aktualną wiedzę naukową z codzienną praktyką kliniczną.