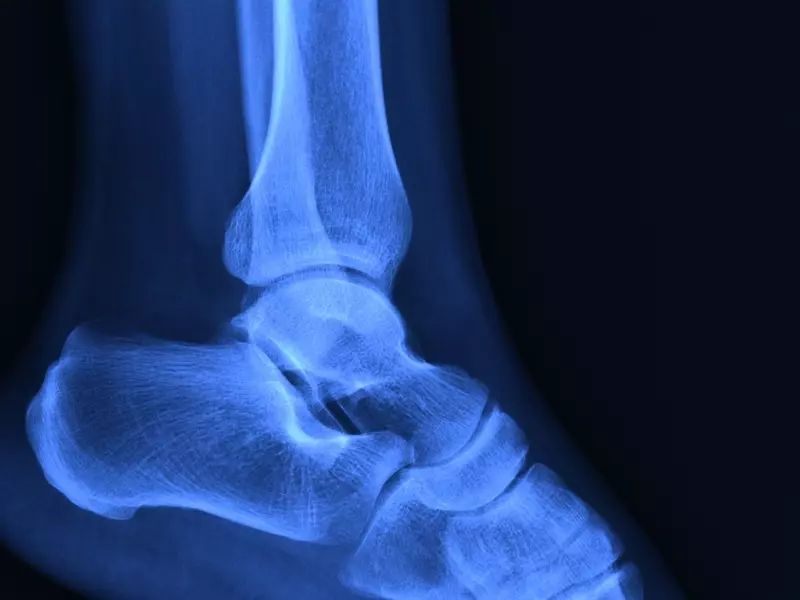
Staw skokowy jako całość należy do stawów bardzo złożonych, wielopłaszczyznowych, o dużym zakresie ruchomości. W jego skład wchodzi aż pięć komponentów kostnych – kości: piszczelowa, strzałkowa, skokowa, piętowa oraz łódkowata. Pierwsze trzy kości tworzą funkcjonalnie tzw. staw skokowy górny (skokowo-goleniowy), w którym końce dalsze kości goleni, tworząc kostkę przyśrodkową i boczną, niczym widełki obejmują bloczek kości skokowej. Dzięki takiej budowie zachodzi ruch zgięcia grzbietowego i podeszwowego (ruch zawiasowy). Staw skokowy dolny tworzą kości skokowa i piętowa (staw skokowy tylny) oraz kości skokowa i łódkowata (staw skokowy przedni). Oba stawy tworzą funkcjonalną i biomechaniczną całość i biorą udział w ruchu supinacji (sprzężony z przywiedzeniem stopy i zgięciem podeszwowym) oraz pronacji (sprzężony z odwiedzeniem stopy i zgięciem grzbietowym). Połączenie ruchu w obu stawach umożliwia ruch obwodzenia stopy (zdj. 1).

Staw skokowy pełni w organizmie człowieka bardzo ważną funkcję. Przede wszystkim bierze udział w przenoszeniu ciężaru ciała podczas ruchu lokomocji. Z im większą prędkością następuje przemieszczanie (chód, trucht, bieg, sprint), tym większe siły na niego działają. Aby temu podołać, komponenty kostne są zabezpieczone bardzo silnym aparatem torebkowo-więzadłowym warunkującym określony zakres ruchu oraz stabilność stawu, a także mocnym aparatem mięśniowo-ścięgnistym działającym jako komponenta czynna zarówno podczas ruchu, jak i stabilizacji.
Na szczególną uwagę w obszarze tego stawu zasługuje kość skokowa, z którą w praktyce fizjoterapeutycznej niezbyt często ma się do czynienia. Studiując anatomię stopy, można dostrzec, iż jest to kość o niestandardowej strukturze. Ze względu na jej centralne i wewnętrzne umiejscowienie w całym stawie skokowym nie stanowi ona miejsca przyczepu jakiegokolwiek mięśnia (jedynie licznych więzadeł), tworzy natomiast połączenia z czterema innymi komponentami kostnymi. Z tego powodu większość jej powierzchni przykrywa chrząstka stawowa. Jest to tkanka nieunerwiona oraz nieukrwiona, dodatkowo niepokryta tzw. ochrzęstną, co sprawia, że jej utlenowanie oraz odżywienie są znacznie utrudnione (procesy te zachodzą poprzez dyfuzję tlenu i składników odżywczych z naczyń ochrzęstnej lub mazi stawowej) [2].
Kość skokowa należy do kości krótkich...
Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- 10 wydań czasopisma "Praktyczna Fizjoterapia i Rehabilitacja"
- Nielimitowany dostęp do całego archiwum czasopisma
- ...i wiele więcej!

Nowoczesna wiedza, którą od razu wykorzystasz w pracy z pacjentem.
Specjalistyczne czasopismo dla fizjoterapeutów, łączące aktualną wiedzę naukową z codzienną praktyką kliniczną.