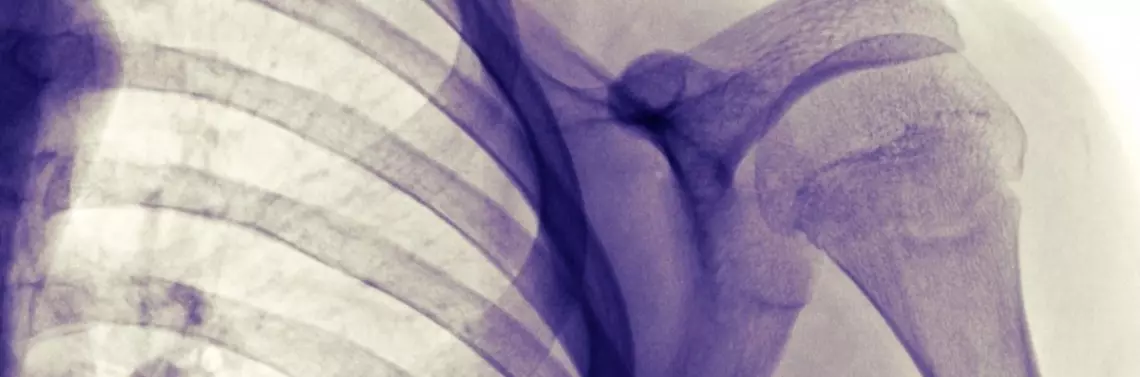
Mechanizmy, w jakich dochodzi do złamań obojczyka, to:
- upadek na bok – np. w wyniku upadku z konia,
- upadek na wyprostowaną rękę – przeniesienie energii wzdłuż łańcucha bio-
- kinematycznego,
- bezpośrednie uderzenie,
- wypadki komunikacyjne,
- urazy w sporcie,
- upadki z wysokości,
- urazy okołoporodowe [5, 7, 8].
Warto zaznaczyć, że najczęstszym złamaniem występującym w okresie noworodkowym jest właśnie złamanie obojczyka. Dochodzi do niego podczas porodu, a czynnikami sprzyjającymi jego powstaniu są: makrosomia (duża masa ciała noworodka), miednicowe położenie płodu, wielkość płodu przekraczająca rozmiary kanału rodnego. Większość złamań obojczyka rozpoznawana jest bezpośrednio po porodzie podczas badania noworodka. Można wówczas zauważyć deformację w okolicy obojczyka, bolesność uciskową i zmniejszenie ruchomości jednej ręki. Diagnozę potwierdza rentgenogram (RTG) lub obraz USG w projekcji AP (przednio-tylnej). Większość złamań obojczyka w okresie noworodkowym ma bardzo dobre rokowanie i goi się bez żadnego leczenia. Rodzice zostają poinstruowani, w jaki sposób pielęgnować noworodka, aby jak najbardziej odciążać złamany obojczyk.
Typowe dla okresu dziecięcego są złamania typu „zielona gałązka”. Są to złamania, gdzie nie dochodzi do przemieszczenia elementów kostnych, a ciągłość okostnej zostaje zachowana. Ten typ złamań goi się szybko i zazwyczaj nie daje powikłań [10].
Anatomia
Obojczyk jest jedną z kości długich, kształtem przypomina literę S. Anatomicznie można podzielić go na trzy części:
- część środkową, zwaną trzonem,
- koniec mostkowy (bliższy) posiadający siodełkowatą powierz...
Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- 10 wydań czasopisma "Praktyczna Fizjoterapia i Rehabilitacja"
- Nielimitowany dostęp do całego archiwum czasopisma
- ...i wiele więcej!

Nowoczesna wiedza, którą od razu wykorzystasz w pracy z pacjentem.
Specjalistyczne czasopismo dla fizjoterapeutów, łączące aktualną wiedzę naukową z codzienną praktyką kliniczną.