Chcesz dowiedzieć się więcej? Weź udział w III EDYCJI PHYSIO EXPERT SUMMIT 2024. KONFERENCJI PREKURSORÓW REHABILITACJI!
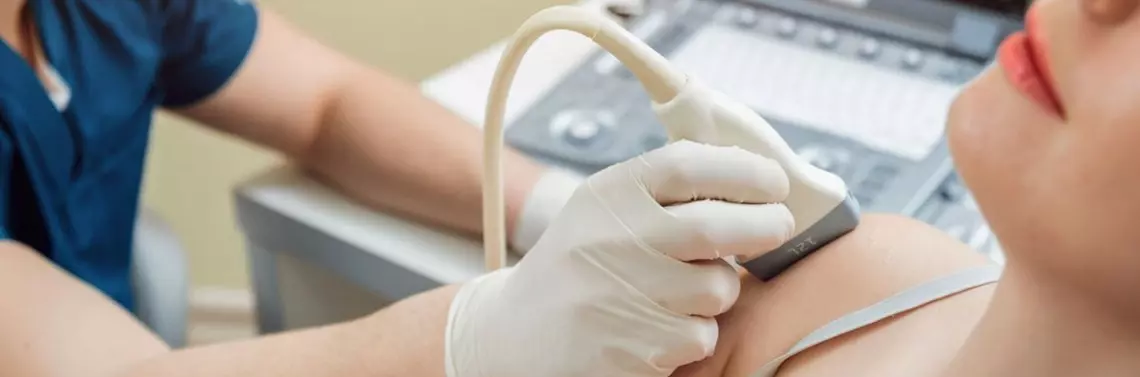
Ilość informacji, jaką otrzymuje wykonujący to badanie, znacząco zależy od zakresu ruchu stawu i możliwości współpracy z pacjentem podczas badania czynnościowego. W tym kontekście w przypadku stawu barkowego warunki do badania są szczególnie sprzyjające.
Ultrasonografia stawu barkowego może być wykorzystywana w warstwie diagnostycznej oraz w warstwie terapeutycznej, gdzie obrazowanie stawu służy jako punkt odniesienia w konstruowaniu pozycji do terapii i autoterapii na zasadzie sprzężenia zwrotnego (sonofeedback – SFB). Do badania używana jest przede wszystkim sonda liniowa w zakresie częstotliwości 7–12 MHz. W wyjątkowych sytuacjach (pacjent o dużych rozmiarach, głęboko położone struktury) może zachodzić konieczność użycia sondy sektorowej (convex) pracującej w zakresie częstotliwości 3–5 MHz.
Badanie USG – interpretacja obrazu
Tak jak w każdym badaniu ultrasonograficznym interpretacja obrazu opiera się na analizie kilku kryteriów.
Kryterium echogeniczności tkanki
Jest zależne od stopnia jej uwodnienia i jest typowe dla poszczególnych struktur stawowych i okołostawowych.
Są trzy rodzaje echogeniczności:
- echogeniczność niska (tkanka hipoechogeniczna widoczna jako ciemne pola na ekranie aparatu) typowa dla naczyń, zbiorników płynu (wysięk w stawie), stref obrzęku i zapalenia (zapalenie kaletki podbarkowej, pochewki ścięgna głowy długiej mięśnia dwugłowego ramienia), ale również dla stref przejściowych przyczepów ścięgnowo-więzadłowych (np. strefa przyczepu obwodowego ścięgien stożka rotatorów);
- echogeniczność pośrednia (tkanka normoechogeniczna widoczna jako szare pola na ekranie aparatu) jest typowa dla mięśni i tkanki podskórnej;
- echogeniczność wysoka (tkanka hiperechogeniczna widoczna jako jasne pola na ekranie aparatu) jest typowa dla kości, ścięgien, powięzi, przegród międzymięśniowych i śródmięśniowych.
Echogeniczność tkanki podlega pewnym modyfikacjom w zależności od kąta padania wiązki ultradźwięków i otoczenia badanej struktury. Może ulegać zmianie w strefach przejściowych, np. na granicy przyczepu ścięgno–kość, gdzie gwałtownie traci na intensywności po części z po...
Pozostałe 90% treści dostępne jest tylko dla Prenumeratorów
- 10 wydań czasopisma "Praktyczna Fizjoterapia i Rehabilitacja"
- Nielimitowany dostęp do całego archiwum czasopisma
- ...i wiele więcej!

Nowoczesna wiedza, którą od razu wykorzystasz w pracy z pacjentem.
Specjalistyczne czasopismo dla fizjoterapeutów, łączące aktualną wiedzę naukową z codzienną praktyką kliniczną.